Навигация
Социальная адаптация больных с разными типами приспособительного поведения
5.4 Социальная адаптация больных с разными типами приспособительного поведения
На заключительном этапе исследования мы изучали показатели социальной адаптации у больных с различными типами приспособительного поведения (табл. 41).
Приведенные данные свидетельствуют о значительно более высоком уровне СА у больных с конструктивным ТПП. Показатели этой группы достоверно отличались по всем параметрам от групп с маладаптивными паттернами приспособления. Исключением явилось только отсутствие достоверных различий по сравнению с группой больных с РТПП по образовательному цензу и по производственным отношениям – с группой лиц с НТПП. Наиболее низкие показатели социального функционирования выявлены у больных дезадаптивным ТПП, у которых все показатели, за исключением общего отношения к жизни, оказались минимальными. Группа больных с НТПП занимала по исследуемым показателям промежуточное положение, а лица с РТПП отличались от последних более высоким образовательным цензом и самыми низкими уровнями по параметру "общее отношение к жизни" в изученной выборке.
5.5 Исходы пограничных психических расстройств у больных с различными типами приспособительного поведения
На данном этапе работы мы оценивали различия в структуре и выраженности психопатологических проявлений у больных с различными типами приспособительного поведения, а также особенности их социальной адаптации.
Распределение больных по группам психических расстройств в зависимости от ТПП приводятся в табл.42.
Как следует из представленных данных, при невротических и личностных расстройствах структура окончательных диагнозов, в значительной степени, определялась именно особенностями приспособительного поведения. Так, частота выздоровления у больных этих групп, у которых был диагностирован конструктивный ТПП, составляла около 90 %. В этих же группах, но у лиц с регрессивным типом приспособительного поведения, спектр окончательных диагностических заключений был значительно шире: в катамнезе больных, уволенных из Вооруженных Сил с неврозами, невротические расстройства диагностированы в 28.0 % наблюдений; у пациентов, уволенных с расстройствами личности, – в 13.3 %; патология личности выявлена в катамнезе больных этих групп в 36.0 % и 33.3% случаев, соответственно; психопатологические проявления психотического регистра – 12.0 % и 20.0 %, соответственно, а стойкая компенсация расстройств – в 12.0 % и 33 % соответственно.
При дезадаптивном типе приспособительного поведения у лиц, уволенных с расстройствами личности, в 71.4 % диагноз в катамнезе был подтвержден. Однако и в этой группе больных отмечались случаи практического выздоровления.
У больных с органическими психическими расстройствами при всех типах приспособительного поведения встречались как случаи выздоровления, так и персистирующие расстройства, что не позволило установить статистически значимые закономерности.
Следует отметить, что при невротических расстройствах патология психотического регистра в катамнезе выявлялась исключительно у больных с регрессивным ТПП, при расстройствах личности – при регрессивном и, реже, дезадаптивном типах приспособительного поведения. При конструктивном ТПП психотические расстройства не встречались. При органических психических расстройствах нарушения как пограничного, так и психотического регистров отмечались у лиц с различными ТПП.
Распределение больных по выраженности психических расстройств в зависимости от типа приспособительного поведения представлено в табл. 43. Из анализа представленных данных следует, что при невротических расстройствах у подавляющего числа (89.5 %) больных с конструктивным типом приспособительного поведения отмечалась минимальная выраженность психопатологических проявлений (оценка психического состояния по шкале "GAF" более 70 баллов). При регрессивном ТПП данные показатели были значительно хуже: в группу с наиболее выраженной симптоматикой (менее 50 баллов по шкале "GAF") было отнесено 36.0 % пациентов.
В группе больных с патологией личности подобная взаимосвязь типа приспособительного поведения и выраженности расстройств была менее отчетливой, однако, и здесь, практически, у 2/3 лиц с КТПП выявлена минимальная тяжесть состояния (более 70 баллов по шкале "GAF") и лишь у 5.6% - значительная выраженность болезненных проявлений. Наибольшее количество лиц с максимальной тяжестью состояния отмечено в группе пациентов с дезадаптивным ТПП (57.1 %). При регрессивном типе приспособительного поведения данный показатель занимал промежуточное положение: у 40 % обследованных лиц выраженность патологических проявлений колебалась в диапазоне от 60 до 70 баллов по шкале "GAF", у 33.3 % - от 50 до 60 баллов и у 26.7 % этот показатель составил менее 50 баллов.
При органических психических расстройствах выявленные закономерности были менее отчетливы. Так, в группе больных с КТПП в равном числе наблюдений (по 33.3 %) встречались как минимальная (по шкале "GAF" более 70 баллов), так и максимальная (менее 50 баллов по той же шкале) тяжесть психопатологических проявлений. При дезадаптивном типе приспособительного поведения также наблюдалось примерно равномерное распределение больных по тяжести состояния.
Несколько худшие показатели отмечались у пациентов с регрессивным ТПП (у 71.4 % обследованных лиц выявлена максимальная выраженность расстройств).
Распределение обследованного контингента по качеству социальной адаптации представлено в табл. 44. Из приведенных данных следует, что в группе больных с невротическими расстройствами при конструктивном типе приспособительного поведения в большинстве случаев (78.9 %) выявлялся высокий уровень СА и, напротив, при регрессивном ТПП наблюдалось обратное соотношение: у 60.0 % пациентов отмечены низкие показатели социальной адаптации. В группе больных с расстройствами личности также наблюдалось преобладание высокого уровня СА при КТПП, однако в несколько меньшей степени (66.7 % лиц из данной группы). При регрессивном и дез адаптивном ТПП чаще отмечалось низкое качество социальной адаптации (66.7 % и 92.9 %, соответственно). У больных с органической патологией высокий уровень СА наблюдался лишь в группе лиц с конструктивным типом приспособительного поведения, а в остальных группах преобладало низкое качество социального функционирования.
Для установления степени взаимосвязи между параметрами приспособительного поведения и уровнем социальной адаптации был проведен корреляционный анализ, при котором типы приспособительного поведения были объединены в три условные группы: конструктивную, неопределенную и дезадаптивную (в которую вошли дезадаптивный и регрессивный ТПП). Данный анализ показал наличие прямой корреляционной связи между уровнем СА и типом приспособительного поведения, коэффициенты которой составили: при невротических расстройствах – rr=0.7 (p<0.05), при расстройствах личности – rr=0.8 (p<0.05), при органических психических расстройствах – rr=0.2 (p>0.05).
Тип приспособительного поведения, таким образом, в значительной степени оказывал влияние на социальную адаптацию больных с невротическими и личностными расстройствами, и в меньшей степени – при патологии резидуально-органического генеза.
В качестве иллюстрации сформулированных положений приведем следующие клинические примеры.
Клиническое наблюдение № 7.
Больной М., 1980 г.р., военно-учетная специальность – стрелок.
Направлен на освидетельствование в связи с неспособностью адаптироваться к военной службе, самовольными оставлениями части.
Анамнез: отец больного страдает психическим заболеванием. Единственный ребенок в семье; родился от беременности, протекавшей с токсикозом, в состоянии асфиксии. Воспитывался матерью в условиях гипоопеки (родители с 1986 г. в разводе). По характеру сформировался малообщительным, обидчивым, своенравным, капризным. Нередко после ссоры с матерью убегал из дома, бродяжничал, по поводу чего состоял на учете в детской комнате милиции; эпизодически наркотизировался каннабиоидами. После школы пытался учиться в музыкальном училище, затем таможенном техникуме. Вследствие отсутствия установок на продуктивную деятельность специальности не приобрел, подрабатывал разнорабочим, однако долго на одном месте не удерживался, увольнялся по собственному желанию, предпочитая вести праздный образ жизни. В 1998 призван в ряды Вооруженных Сил. На ВВК жалоб не предъявлял, был признан годным к военной службе без ограничений. Адаптироваться в части не смог: не сложились отношения с сослуживцами, тяжело переносил физические и психологические нагрузки, тяготился особенностям военного быта, необходимостью подчиняться. Командованием характеризовался как "слабо исполнительный, безответственный, безынициативный, пассивный, замкнутый, грубый". С сослуживцами часто вступал в драки, после которых, уединившись, плакал. Несмотря на переводы в другие подразделения и части, уговоры матери, неоднократно самовольно оставлял часть. На этом фоне спустя полгода после начала службы отметил снижение настроение, нарушение ночного сна, частые головные боли, повышенную утомляемость, резкие колебания настроения, о чем сообщил психиатру при очередном обследовании в части. Был направлен на лечение психиатрическое отделение военного госпиталя. Дважды лечился по поводу невротических реакций, однако после выписки в часть возвращаться отказывался, сбегал от сопровождающих, обращался в комитет солдатских матерей, обращался для обследования в ПНИ им. Бехтерева. По направлению 9 ОВВК госпитализирован для решения экспертных вопросов в клинику психиатрии ВМедА. Поступил с жалобами на неустойчивое, чаще сниженное настроение, раздражительность, тоску по дому, нарушение ночного сна, частые головные боли. На отделении держался угрюмо, напряженно, демонстративно подчеркивал тяжесть своего состояния, стремился вызвать сочувствие, сострадание; при отсутствии их проявлений со стороны персонала менял линию поведения на противоположную – озлоблялся, становился негативистичным. Отличался эгоцентричностью, незрелостью суждений. Высказывал отрицательную установку на продолжение военной службы, в случае выписки в часть угрожал побегом, суицидом. Реальных планов на будущее не имел. На основании данных обследования был установлен диагноз транзиторного расстройства личности неустойчивого типа, по поводу чего больной был уволен по ст.18 б Приказа МО РФ № 315 – 95 г.
Катамнез: после увольнения по требованию матери поступил в техникум, получил специальность бухгалтера. В компании с другом нередко злоупотребляет алкоголем, зависимости не сформировалось. Мать устроила больного на работу менеджером, однако работает неровно, часто бывают прогулы из-за алкогольных эксцессов накануне, после которых, испытывая чувство вины, начинает усиленно трудиться, компенсируя пропуски. Вследствие этого ценится руководством как исполнитель, однако ответственную работу ему не поручают, к чему больной и не стремится, так как отмечает, что часто пасует перед трудностями, длительно переживает неудачи. Вместе с тем, работой доволен. Женат, детей нет. Отмечает неровный характер взаимоотношений с женой из-за своей эмоциональной неуравновешенности, ревнивости, эпизодических собственных случайных половых связей. После конфликтов с супругой или сослуживцами нередко плачет, обостренно переживает чувство неполноценности, отмечает частые головные боли, нарушения сна, повышенную раздражительность. Свободное время проводит за чтением книг, либо у телевизора. Мечтает приобрести отдельную квартиру, однако каких-либо реальных шагов для этого не предпринимает, надеясь на счастливый случай, выигрыш в лотерею или на игровых автоматах. В целом отмечает, что жизнью не доволен, заявляет, что "разочаровался во всем и всех". За медицинской помощью не обращается.
В данном случае был диагностирован регрессивный тип приспособительного поведения, результировавший в рецидивирующую невротическую симптоматику с умеренно выраженными (62 балла по шкале "GAF") расстройствами при довольно устойчивой социальной адаптация: так, образование, семейные, межличностные отношения были оценены в 3 балла, производственные отношения – в 4 и общее отношение к жизни также в 3 балла. Интегральный показатель социально адаптации – 3.16 балла.
Клиническое наблюдение № 8.
Больной К., 1978 г.р., военно-учетная специальность – моторист.
Направлен на обследование в связи с частыми нарушениями дисциплины, неупорядоченным поведением, грубостью, неподчинением.
Из анамнеза: родители больного злоупотребляют алкоголем, лишены родительских прав. Мать неоднократно была судима за кражи. Воспитывался бабушкой в условиях безнадзорности. По характеру сформировался вспыльчивым, упрямым, обидчивым, склонным к поступкам по первому эмоциональному побуждению, не выполнял указаний родителей, убегал из дома, участвовал в драках, попадал в милицию. С детства эгоистичный, жестокий, упрямый, равнодушный, бессердечный, безответственный. Жестоко избивал брата и сестру. Всегда считал себя правым, во всех своих неприятностях обвинял окружающих. Друзей не было, но больной в них и не нуждался. С младших классов школы приставал к одноклассницам, стараясь намеренно причинить боль. В школе учился крайне плохо, систематически нарушал дисциплину, не подчинялся учителям, в ответ на замечания нецензурно их оскорблял, дублировал 3-й, 4-й и 5-й классы. В 6-м классе за попытку изнасилования одноклассницы исключен из школы, после чего пошел работать учеником слесаря, но через месяц был выгнан, так как не пожелал выполнить задание, а на замечание начальника нецензурно обозвал его и бросил в него разводной ключ. Затем периодически устраивался работать, но более 3—4 месяцев на работе не удерживался. Спиртное употребляет с 14 лет. В состоянии опьянения становился еще более жестоким, часто затевал драки. В 1996 г. был призван на военную службу. К армейским условиям адаптировался с трудом, тяготился уставными требованиями, грубил и пререкался с командирами, считал, что они предвзято к нему относятся. На их замечания реагировал болезненно, угрожал расправой. Во время стационарного обследования не уживался с больными, не подчинялся персоналу, легко аффектировался, на попытки вербальной коррекции поведения отвечал бурными протестными реакциями. Заявлял, что если его выпишут в часть, он "что-нибудь с собой сделает". Уволен с диагнозом "психопатия возбудимого типа" по статье 18б Приказа МО РФ № 315 – 95 г.
Катамнез: после возвращения домой стал выпивать практически ежедневно в компании случайных знакомых, друзей не приобрел. Нигде не работал, отбирал у матери деньги и пропивал, затем воровал, занимался грабежами, неделями не ночевал дома, проживая у сожительниц, появлялся, лишь когда не было денег. В 1998 году был осужден на 1 год за хулиганство, в ИТУ во время драки получил сильный удар по голове куском металлической трубы и потерял сознание на 2 часа, после чего постоянно мучили головные боли, особенно при перемене погоды, слабость. После отбытия срока продолжал прежний образ жизни, вместе с тем отмечал, что не мог ездить на транспорте из-за сильной головокружения и головной боли. Снизилась толерантность к спиртному, от небольших доз возникала рвота, усиливалась головная боль, однако продолжал ежедневно выпивать. В похмелье возникали судорожные припадки. Стал подозрительным, считал, что все его злоключения связаны с происками недоброжелателей, эпизодически испытывал чувство слежки за собой. К моменту обследования вновь находится под следствием по факту грабежа.
В данном клиническом примере мы видим дезадаптивный тип приспособительного поведения, на фоне которого, наряду с крайне низкими показателями социальной адаптации (образование – 1 балл, семейные, межличностные и производственные отношения и общее отношение к жизни – 2 балла; интегральный показатель – 1.5 балла) можно наблюдать и усугубление психопатических проявлений – отрицательную динамику в рамках патологического развития личности с присоединением новых, ранее не свойственных факультативных симптомов (по шкале "GAF" - 46 баллов).
Клиническое наблюдение № 9.
Больной З., 1979 г.р., военно-учетная специальность – курсант учебного подразделения. Направлен на освидетельствование в связи с неподчиняемостью, конфликтностью, неуставными взаимоотношениями, суцидальными проявлениями. Наследственность отягощена алкоголизмом отца. Мать по характеру тихая, безвольная, робкая. Воспитание проходило по типу "ежовых рукавиц" в условиях ежедневных конфликтов с отчимом, злоупотреблявшим алкоголем и избивавшим больного. Сформировался упрямым, неуправляемым, обидчивым. В школе успеваемость была крайне низкой, часто прогуливал занятия, конфликтовал с учителями. Три раза дублировал шестой класс. После окончания шестого класса поступил в ПТУ, откуда был отчислен по неуспеваемости после первого курса. С 5 лет курит, с 7 – употребляет спиртсодержащие жидкости. Свободное время проводил в кругу асоциальных сверстников, с которыми злоупотреблял препаратами каннабиса, опиатами, клеем "Момент". В неформальных коллективах стремился к лидерству, нередко "добиваясь его кулаками". В 1997 г. призван на военную службу. В части с первых дней тяготился службой. Отличался упрямством, конфликтностью. Был отчислен из учебного подразделения. В новой части рисунок поведения оставался без изменений: вступал в драки с сослуживцами, пререкался с офицерами, злоупотреблял алкоголем. Воспитательные меры эффекта не имели. Самовольно оставлял часть, бродяжничал, проживал в подвалах, алкоголизировался, при поимке милицией отказывался возвращаться в часть. При прибытии представителя части демонстративно нанес самопорез на левом предплечье, в связи с чем направлен на обследование в психиатрический стационар, где были выявлены грубые эмоционально-волевые нарушения. В отделении первоначально держался с напряжением, был дисфоричен, груб с персоналом, речь изобиловала нецензурными выражениями. Попытки коррекции имели лишь непродолжительную результативность. При малейшем упоминании о службе озлоблялся, неоднократно повторял: "Не могу, когда мною командуют...я весь на нервах...", открыто угрожал самоубийством в случае выписки в часть. Однако, спустя несколько дней на фоне медикаментозного лечения и психотерапии стал значительно мягче, высказывал установки на продолжение службы, просил вылечить от "алкоголизма". Стал послушен, активно выполнял поручения персонала. Строил конструктивные планы на будущее, стремился научиться "контролировать свои эмоции". Уволен с диагнозом "расстройство личности эмоционально-неустойчивого типа, синдром зависимости от алкоголя" по статье 18б Приказа МО РФ № 315 – 95г.
Катамнез: спустя месяц после увольнения вернулся в Санкт-Петербург, поселившись у друга, закончил курсы автослесарей. Прошел психотерапевтическое лечение от алкоголизма методом "кодирования". Работает в автомастерской, из запчастей самостоятельно собрал себе машину (конфиденциально сообщил, что права на вождение купил), работа очень нравится. Снимает квартиру. Не женат, живет гражданским браком с девушкой, на которой собирается жениться, когда "накопит на свадьбу". В свободное время занимается в секции восточных единоборств, общается преимущественно с друзьями из спортивной группы. Активно обратился в ПНД для снятия статьи.
В приведенном случае у больного в момент выписки преобладали осознание особенностей своего состояния, стремление преодолеть сложившиеся стереотипы реагирования, активная жизненная позиция, что в совокупности нами было оценено как конструктивный ТПП, на фоне которого к моменту катамнестического обследования можно отчетливо видеть признаки депсихопатизации и устойчивую социальную адаптацию.
При сопоставлении динамики психического состояния и социальной адаптации этих больных можно отметить, что, несмотря на близость диагнозов, катамнестические показатели у них существенно различались. Так, в первом случае у больного с регрессивным ТПП довольно высокое качество СА сопровождалось рецидивирующим течением психопатологических проявлений. У второго пациента (клиническое наблюдение № 8) на фоне значительной выраженности перманентных психических расстройств наблюдалась социальная дезадаптация, связанная с дезадаптивным ТПП. У третьего же больного конструктивная направленность личности обусловила сглаживание психопатических особенностей и высокий уровень социального функционирования. Таким образом, тип приспособительного поведения определял не только клиническую динамику расстройств, но особенности социальной адаптации больных.
Обобщая содержание этой главы, следует подчеркнуть, что динамика психического состояния, также, как и качество социальной адаптации военнослужащих, уволенных из Вооруженных Сил с пограничными психическими расстройствами, определяется сложным сочетанием различных факторов, среди которых, наряду с характером и выраженностью психических расстройств, существенное значение имеют особенности адаптивного реагирования больных (тип приспособительного поведения). Вероятно, целесообразно еще раз отметить, что феноменологическая, уровневая и функциональная диагностические оценки психического состояния находятся между собой в вероятностной взаимосвязи, отражая разные аспекты функционирования человека. Так, при идентичных нозологических и синдромальных формулировках выраженность расстройств и особенности поведенческого реагирования часто оказываются различными. С другой стороны, они, напротив, могут быть сходными у больных с разными диагнозами. В целом, приведенные данные свидетельствуют, по нашему мнению, о необходимости использования многомерного подхода для характеристики состояния больных, так как учет каждой из применявшихся диагностических осей способствует не только уточнению текущего психического состояния и выбору лечебной тактики, но также индивидуализации социального и клинического прогноза.
ЗАКЛЮЧЕНИЕ
Известно, что в последние годы наблюдается устойчивая тенденция к увеличению частоты пограничных психических расстройств (Александровский Ю.А., 2000). Многими исследователями подчеркивается социогенный патоморфоз пограничной патологии (Гиндикин В.Я., 1997; Краев В.А. и соавт., 2000) с увеличением количества затяжных, рецидивирующих форм, соматизацией и полисиндромностью клинической картины (Макеев В.И., 1998; Van Reekum R. et al., 1996). Во многих публикациях (Куликов В.В. и соавт., 1998; Петухов Ю.Л., 2002) показана также высокая распространенность этих состояний у военнослужащих (как в мирное время, так и у участников локальных вооруженных конфликтов). Вместе с тем, при контрольных обследованиях военнослужащих, уволенных из армии, диагноз расстройства личности не подтверждается в 70%, а психогений – в 60% случаев (Куликов В.В. и соавт., 1998). В связи с поэтапным переходом Вооруженных Сил на контрактную систему комплектования особое значение имеет поиск информативных критериев прогноза при этой патологии. В то же время, формирование прогноза заболевания на начальных этапах его развития относится к числу наиболее сложных проблем современной психиатрии (Литвинцев С.В., Шамрей В.К., 2001). Адекватное же прогнозирование состояния, по мнению М.И.Буянова (1971), невозможно без использования катамнестического метода.
Вместе с тем, в различных катамнестических исследованиях отмечается значительный разброс показателей исходов ППР. Так, при неврозах, по данным разных авторов, частота выздоровления варьирует от 63-68% (Яковлева Е.К., Зачепицкий Р.А., 1961; Круглова Л.И., 1972) до 100% (Палатов С.Ю., 1999, Неганова Е.А., 2000). Анализ катамнеза больных с расстройствами личности демонстрирует ошибочность этого диагноза в 27,5 % – 44 % случаев (Нечипоренко В.В., Шелепова Е.В., 1995), а по данным А.А.Портнова и соавт. (1987) – лишь в 15,9 % случаев. В обзоре, посвященном катамнестическим исследованиям пациентов с патологией резидуально-органического генеза, А.А.Корнилов (2001) отмечает, что регредиентное ее течение обнаруживается при коротком сроке катамнеза, а ремиттирующе-прогредиентное и прогредиентное – при длительном катамнестическом исследовании.
По мнению ряда авторов, различия в оценке динамики пограничных состояний связаны с тем, что в большинстве работ для прогноза состояния больных используются феноменологические (клинико-психопатологические и клинико-динамические) характеристики состояния, несмотря на то, что в настоящее время считается установленным, что "личностные особенности и структура социального окружения оказываются гораздо более важными для успеха психосоциальной адаптации, чем классические психиатрические критерии" (Вид В.Д., 1994). Для изучения указанных характеристик в последние годы все шире используется методология многоосевой оценки психического состояния (Попов Ю.В., 1994) с применением которой связываются, в частности, и перспективы совершенствования ранней диагностики и прогнозирования в психиатрии (Рустанович А.В., 2000).
Подобные исследования уже проведены в рамках изучения шизофрении (Костюк Г.П., Рустанович А.В., 2000), алкоголизма (Кутушев О.Т., 2001), аффективных расстройств (Арбузов А.Л., 2002). Изучение катамнеза военнослужащих, уволенных из ВС РФ по поводу пограничных психических расстройств, с использованием многоосевых диагностических подходов, однако, ранее не проводилось.
В связи с представленными литературными данными о значительных различиях в оценке исходов пограничных состояний, с одной стороны, и недостаточностью сведений о течении ППР у военнослужащих после их увольнения из ВС, с другой, целью работы явилось изучение структуры и выраженности психических расстройств, а также качества социальной адаптации лиц, уволенных из Вооруженных Сил в связи с пограничными психическими расстройствами.
Для достижения цели нами был изучен 2-14 летний катамнез (средний срок катамнеза 5.7 лет) 116 больных, уволенных из Вооруженных Сил, у которых на разных этапах службы были диагностированы ППР. При обследовании больных использовавшийся многоосевой подход включал: 1) многомерную феноменологическую оценку состояния, которая обеспечивалась дополнением нозологических формулировок уточняющими синдромальными (а иногда - и симптоматологическими) описаниями; 2) изучение выраженности психических нарушений (уровневая диагностика); 3) анализ особенностей адаптивного реагирования личности (функциональная диагностика).
Такая структура многоосевой диагностики, в основном, соответствует общепризнанным многомерным систематикам. Исключение, возможно, составляет характеристика качества социальной адаптации, методика проведения которой соответствует рекомендуемым в литературе (Рустанович А.В., 1997) подходам, но в нашем исследовании она применялась не в качестве самостоятельной, так называемой, "психосоциальной диагностической оси", а в качестве критерия оценки показателей катамнеза.
Результаты изучения характеристик катамнеза, таких, как показатели диспансерного учета и частота повторных госпитализаций, подтверждают представления о пограничных расстройствах, как о заболеваниях с мягким течением и благоприятными исходами (Семке В.Я., 1999). Действительно, в поле зрения психиатров попадает весьма незначительное количество пациентов после их увольнения из Вооруженных Сил, что соответствует данным других авторов (Палатов С.Ю., 1999; Неганова Е.К., 2000). Так, на период проведения катамнестического обследования на учете в районных психоневрологических диспансерах состояла лишь четвертая часть обследованных лиц, среди которых преобладали больные с расстройствами личности. Повторные госпитализации отмечались только в единичных случаях и во всех группах больных составляли около 10 %.
Наиболее нестабильными диагностические заключения оказались у больных, уволенных с невротическими расстройствами. На период катамнестического исследования в структуре диагнозов этой группы преобладали расстройства личности - 42.3 %, в то время, как патология невротического круга была диагностирована лишь у трети обследованных. Расстройства, не относящиеся к спектру пограничных, отмечены в 23 % случаев.
В группе больных с органическими психическими расстройствами изменения в структуре диагнозов оказались минимальными: у всех 16 человек с сохраняющейся психопатологией имеются указания на органический генез болезненных проявлений, в том числе и при расстройствах психотического регистра (25 % наблюдений).
Больные, уволенные с диагнозом расстройства личности, по показателю вариабельности окончательного диагноза занимали промежуточное положение.
Выраженность расстройств в катамнезе не имела существенных различий между группами лиц с невротическими и личностными расстройствами. Так, тяжесть психического состояния по шкале "GAF" при этих расстройствах составила 62.9 и 57.8 баллов, соответственно. Больные с органическими расстройствами достоверно отличались по данному показателю от пациентов с неврозами. Показатели социальной адаптации у лиц с невротическими и личностными расстройствами также были значительно лучше, чем у пациентов с органической патологией.
Установлено, что синдромологическая структура заболевания также имеет определенное влияние на течение заболевания и характеристики катамнеза пограничных расстройств. Наиболее благоприятный прогноз отмечался у больных с ведущим депрессивным синдромом, при котором выздоровление было выявлено в 80% случаев. При преобладании в клинической картине инициального периода болезни истерической симптоматики и синдрома эмоционально-волевой неустойчивости подобная динамика встречалась значительно реже (в 25.0 % и 32.4 %, соответственно). Близкие к этим показатели были получены и при изучении других характеристик катамнеза. Так, наиболее высокий уровень психического здоровья отмечался у лиц, у которых при увольнении из Вооруженных Сил был диагностирован депрессивный синдром (71.1 балла по шкале "GAF"), а самый низкий – у больных с тревожно-фобическими проявлениями. В последней группе, а именно при тревожно-депрессивном синдроме, выявлено максимальное количество лиц с неудовлетворительным (то есть менее 2.5 баллов) уровнем социальной адаптации – 77.8 %. Эти показатели, в основном, близки к результатам катамнестического изучения невротических расстройств, проведенного M. Bouchal и C.Skoda (1991) и патологии личности, выполенного T.Gude и P.Vaglum (2001).
В целом, приведенные данные, согласуются с результатами, полученными другими исследователями, указывающими на относительно неблагоприятный прогноз при органических психических расстройствах (Корнилов А.А., 1981), а также сведения о нередких случаях декомпенсации (Работкин О.С. и соавт., 2001) при психопатиях и невротических расстройствах (33 % и 42 % случаев, соответственно). Некоторые расхождения в выявленной частоте психопатологических проявлений, вероятно, объясняются различиями в применявшихся диагностических подходах.
Вместе с тем, диагноз заболевания лишь с некоторой долей вероятности позволяет судить о прогнозе его течения. В частности, клинический диагноз обладает большей прогностической валидностью только в случае органических психических расстройств. Определенное значение имеет и синдромальная картина болезни, однако, и она может свидетельствовать лишь о вероятностном прогнозе.
На следующем этапе работы, поэтому, мы анализировали взаимосвязь течения ППР и выраженности патологических проявлений в инициальном периоде заболевания. При изучении этих характеристик установлено, что у пациентов с расстройствами личности при различной тяжести состояния на момент выписки частота стойкой компенсации варьировала от 93.4 % в группе больных с максимальными показателями психического здоровья (то есть, выше 70 баллов по шкале "GAF") до 23.8 % у лиц со значительной тяжестью состояния (то есть менее 50 баллов по этой шкале). Выраженность расстройств в катамнезе зависела также от тяжести состояния при выписке, и, в первую очередь, при расстройствах личности и патологии резидуально-органического генеза. Например, у лиц с относительно высоким уровнем психического здоровья на момент выписки (то есть, более 60 баллов по шкале "GAF") в группу с наименьшей выраженностью расстройств было отнесено 75 % больных с органическими расстройствами и 90% пациентов с расстройствами личности. При неврозах, подобная взаимосвязь была не столь отчетливой: из лиц с минимальной выраженностью расстройств при выписке в такую же группу в катамнезе было отнесено всего около половины больных. Показатели социальной адаптации больных также обнаруживали тесную связь с выраженностью расстройств при патологии личности и заболеваниях органического генеза: более, чем 90 % больных с минимальной выраженностью расстройств при выписке (>70 баллов по шкале "GAF") отмечался высокий уровень СА (более 3.5 баллов) при катамнестическом исследовании. При невротических расстройствах этот показатель составил лишь 50 %.
Приведенные данные свидетельствуют о нарастании выраженности психических расстройств по мере увеличения срока, прошедшего с момента увольнения военнослужащих из ВС. Парадоксально, но, при этом, качество социальной адаптации больных также повышалось.
Становится очевидной, таким образом, целесообразность использования уровневой оси при органических и личностных расстройствах. Вместе с тем, следует отметить, что при оценке больных и по этой шкале катамнестические показатели весьма значительно варьировали у отдельных больных: так, показатели СА у лиц с РЛ и максимальной выраженностью расстройств при выписке колебались в пределах от 1.8 до 3.0 баллов, при неврозах – от 1.8 до 3.7 баллов, а при органических расстройствах – от 1.7 до 2.6 баллов.
Полученные данные согласуются с мнением H.Seivewright, P.Tyrer и T.Johnson (2002) о высокой информативности уровневой шкалы при определении прогноза у больных с расстройствами личности и с данными А.С.Тиганова (1999), А.А.Бесчасного (2000) – у больных с органической патологией. При этом, результаты нашего исследования не в полной мере соответствуют данным P.Vetter и O.Koller (1996) о прогностической значимости показателей шкалы "GAF" при невротических состояниях. Данный факт, вероятно, объясняется особенностями обследованного нами контингента, в структуре расстройств которого преобладали начальные формы расстройств пограничного регистра с преобладанием полиморфной, недостаточно структурированной клинической картины. В то же время, в исследовании P.Vetter и O.Koller проводилось изучение лиц с патологическими проявлениями, четко соответствующими критериям определенных диагностических разделов DSM-IV и достаточной длительностью анамнеза для верификации диагноза.
Поэтому далее нами исследовалось влияние особенностей поведенческого реагирования (типа приспособительного поведения) на катамнестические показатели. При вынесении заключения о ТПП мы сопоставляли данные клинического обследования больных с характеристиками их психологической адаптации.
По данным экспериментально-психологического обследования больных с различными типами приспособительного поведения было установлено, что больные с регрессивным типом приспособительного поведения характеризовались высоким уровнем тревожности, что, вероятно, обусловлено низкой интернальностью, неадекватностью оценки происходящего вследствие значительной напряженности механизмов психологической защиты с преобладанием примитивных невротических типов защиты), дискордантного сочетания тревожно-боязливых и паранойяльных черт личности и предпочтения пассивных копинг-стратегий.
Личностные особенности больных с ДТПП определялись сочетанием психологических черт, свойственных кластерам А и В и низким осознанием больными наличия проблем. Последнее, вероятно, обусловлено преобладанием в структуре МПЗ реактивного образования, связанного, по мнению Л.Вассермана (1999) с гипертимно-легкомысленным отношением к жизни. Вместе с тем, у этих лиц преобладали ориентация на избегание неудач, низкая тревожность, высокий уровень использования копинг-стратегии, направленной на разрешение проблем, а также агрессивность и эмоциональная неустойчивость.
Лица с КТПП отличались относительной "сглаженностью" профиля личности, низкой тревожностью, высокой общей интернальностью и мотивационной ориентацией на "достижение", низкой напряженностью МПЗ, в структуре которой преобладали "зрелые" защитные механизмы. Гармоничное сочетанием используемых копинг-стратегий позволяет этим лицам избирать гибкую тактику поведения в стрессовых ситуациях.
В целом, полученные данные свидетельствуют о том, что тип приспособительного поведения является достаточно устойчивой, но все-таки подверженной трансформации характеристикой психики человека.
При изучении катамнестических показателей у больных с различными типами приспособительного поведения было установлено, что структура окончательных диагнозов, в значительной степени, определялась типом приспособительного поведения и, в первую очередь, при невротических расстройствах и расстройствах личности. Так, частота выздоровления у больных с невротическими состояниями варьировала от 12 % при регрессивном ТПП до 94.7 % при конструктивном типе приспособительного поведения.
Минимальные среднегрупповые показатели выраженности расстройств по шкале "GAF" были отмечены при конструктивном типе приспособительного поведения у больных с невротическими и личностными расстройствами (76.1 и 72.0 балла, соответственно), в этих группах незначительная тяжесть состояния (более 70 баллов по той же шкале) была выявлена у 89.5 % больных неврозами, 61.1 % пациентов с РЛ. При органической патологии этот показатель составил лишь 33.3 %. Наибольшая выраженность расстройств выявлялась при невротических состояниях у больных с регрессивным и неопределенным ТПП (54.7 и 46.0 балла, соответственно), при расстройствах личности – в группах лиц с дезадаптивным и неопределенным ТПП (52.3 и 32.0 балла, соответственно), а при расстройствах личности – при регрессивном и дезадаптивном типах приспособительного поведения (49.3 и 50.4 балла, соответственно).
Максимальное количество больных со значительной выраженностью расстройств ("GAF" < 50 баллов) было отмечено: у больных с неврозами и органическими расстройствами – при регрессивном типе приспособительного поведения (36 % и 71.4 % соответственно), а при расстройствах личности – у лиц с дезадаптивным ТПП – (57.1 %).
По данным изучения показателей психосоциального функционирования установлено, что наиболее высокие среднегрупповые показатели социальной адаптации (3,5 балла) отмечено у больных с невротическими и личностными расстройствами при конструктивном ТПП. При индивидуальном анализе состояния в этих группах высокое качество социального функционирования (более 3.5 баллов) отмечено у 78.9 % и 66.7% больных соответственно. В группе лиц с органической патологией эта зависимость была менее отчетливой, возможно, потому, что различия показателей социальной адаптации при разных типах приспособительного поведения были незначительными. Высокое качество социальной адаптации в этой группе обследованных лиц даже при конструктивном ТПП выявлялось лишь в 50 % случаев, а средние значение интегрального показателя СА составили: при КТПП – 2.5 балла, при РТПП – 1.9 балла, при ДТПП – 2.1 и при НТПП – 2.2 балла. Наименее благоприятный социальный прогноз отмечался: в группе больных с невротическими и органическими расстройствами – при регрессивном ТПП (2.5 и 1.9 балла соответственно), а в группе пациентов с личностной патологией – при дезадаптивном типе приспособительного поведения (2.1 балла).
Обобщение полученных результатов свидетельствует, что динамика психического состояния и показатели социальной адаптации пациентов с пограничными психическими расстройствами обнаруживают зависимость не только от клинических особенностей заболевания, но и от иных ("нефеноменологических") параметров. Данная зависимость отчетливо проявляется на уровне среднегрупповых показателей изучаемых параметров, но имеет только вероятностный характер. При этом, сочетанное рассмотрение характеристик начального этапа заболевания существенно повышает их прогностическую информативность. В конечном итоге, многоосевой подход позволяет, по нашему мнению, индивидуализировать диагностическую и прогностическую оценки, а следовательно, способствует выбору адекватной тактики лечебно-реабилитационных мероприятий и ее оптимизации в отношении конкретного больного.
Выводы
1. В катамнезе военнослужащих, уволенных из Вооруженных Сил с пограничными состояниями, психические расстройства выявлялись у 59.5 % обследованных. В группах лиц, уволенных с невротическими и личностными расстройствами, значительно чаще отмечалось практическое выздоровление (45.8% и 43.8%, соответственно), чем у пациентов с органической патологией (20.0%). В структуре окончательных диагнозов военнослужащих, уволенных с невротическими состояниями, в катамнезе преобладали расстройства личности (22.9%), патология невротического круга была диагностирована у 18.8% обследованных, а аддиктивные расстройства и эндогенные психозы – у 6.3% больных. У больных, уволенных в связи с расстройствами личности, в 37.5% случаев диагноз не изменился; в 10.4 % установлен диагноз шизофрении, у 6.3% обследованных выявлена патология невротического круга и у 2.1% - органические психические расстройства. У 60% лиц с патологией резидуально-органического генеза в дальнейшем в установлен диагноз непсихотических органических расстройств и у 20 % - органических психозов.
Синдромологическая структура расстройств инициального периода также определяет дальнейшее течение и исход заболевания не в полной мере: при преобладании в клинической картине острого периода заболевания депрессивного синдрома редукция болезненных проявлений отмечена в 80.0 % случаев, при астено-депрессивном и истеро-депрессивном синдромах – в 40.0% и 53.8%, соответственно, а при истерическом синдроме и синдроме эмоционально-волевой неустойчивости – в 25.0 % и 32.4 %, соответственно.
2. Выраженность психопатологических проявлений в начальном периоде болезни оказывает существенное влияние на дальнейшее течение заболевания у лиц с органическими психическими расстройствами и расстройствами личности: при минимальной тяжести состояния на момент выписки стойкая компенсация наблюдалась у всех больных с органическими расстройствами и у 93,4 % пациентов с расстройствами личности. При невротических расстройствах этот показатель составил только 50 %.
Социальная адаптация больных также обнаруживает отчетливую зависимость от тяжести состояния при выписке: при максимальной ее выраженности (менее 50 баллов по шкале "GAF") низкое качество социального функционирования (менее 2.5 баллов) выявлено у всех пациентов с органическими расстройствами, у 76 % больных с расстройствами личности и только у 52 % военнослужащих, уволенных с невротическими расстройствами.
3. Динамика психического состояния лиц, уволенных из Вооруженных Сил с пограничными психическими расстройствами, обнаруживает зависимость от особенностей приспособительного поведения больных: при конструктивном типе приспособительного поведения (ТПП) практическое выздоровление наблюдалось у 94.7% больных с невротическими расстройствами, у 88.9 % - с расстройствами личности и у 66.7% - с резидуально-органическими психическими нарушениями. Максимальная выраженность расстройств выявлялась: при невротических и органических расстройствах – у больных с регрессивным ТПП (54.7 и 49.3 балла, соответственно), при патологии личности – у лиц с дезадаптивным ТПП (52.3 балла). Наиболее высокие показатели социальной адаптации (3.5 балла) наблюдались у больных с невротической и личностной патологией при конструктивном ТПП. В аналогичной группе пациентов с органическими расстройствами интегральный показатель социальной адаптации составил 2,5 балла.
5. Неблагоприятный прогноз при невротических расстройствах отмечается у лиц с регрессивным типом приспособительного поведения и преобладанием в начальном периоде болезни истерических и тревожно-фобических проявлений; у пациентов с расстройствами личности – при значительной (менее 50 баллов по шкале "GAF") выраженности расстройств и дезадаптивном типе приспособительного поведения; у больных с патологией резидуально-органического генеза – при ведущем синдроме эмоционально-волевой неустойчивости и выраженных (менее 50 баллов по шкале "GAF") клинических проявлениях болезни.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. При проведении первичной диагностики пограничных психических расстройств в психиатрических отделениях военных госпиталей целесообразно, наряду с указанием развернутого клинического диагноза (феноменологическая диагностическая ось), оценивать выраженность нарушений (уровневая ось) и индивидуально-личностные особенности, отражающие адаптивное реагирование больных (функционально-диагностическая ось).
2. Для оценки уровня (выраженности) психических расстройств рекомендуется использовать "Шкалу обобщенной оценки функционирования" (GAF).
3. При проведении функциональной диагностики следует выделять конструктивный, регрессивный и дезадаптивный типы приспособительного поведения. Для выделения указанных типов приспособительного поведения целесообразно использовать тесты "Индикатор копинг-стратегий", "Индекс жизненного стиля", "Уровень субъективного контроля".
СПИСОК ЛИТЕРАТУРЫ
1. Абабков В.А. Катамнез больных неврозами с системными соматическими расстройствами // Журн. невропатолог. и психиатр. им. С.С.Корсакова. – 1981. – Т. 81, № 11. – С.1671-1676.
2. Адлер А. Индивидуальная психология, ее гипотезы и результат // Психология личности. – Т.1. – Самара, 2000. – С. 163 -178.
3. Александровский Ю. А. Клиническое единство и дифференциация пограничных состояний // Тез. Докл. ХIII съезда психиатров России. – М., 2000а. - Т.1. - С.19.
4. Александровский Ю.А. Пограничные психические расстройства. – М.: Медицина, 2000. – 496 с.
5. Амбрумова А.Г. Течение шизофрении по данным отдаленного катамнеза. – М.: НИИ психиатрии МЗ РФ РСФСР, 1962. – 218 с.
6. Андреев А.М. Хронические тревожно-фобические расстройства с явлениями стойкой агорафобии: клинико-катамнестическое исследование. // Журн. невропатолог. и психиатр. им. С.С.Корсакова. — 1999. – Т.99, № 9. – С.1423-1429.
7. Анохин П.К. Избранные труды. – М.: Наука, 1975. – 400 с.
8. Арбузов А.Л. Многоосевая оценка психического состояния военнослужащих с депрессивными расстройствами: Дис. … канд. мед. наук. – СПб, 2002. – 149 с.
9. Артемьев И.А. Эпидемиология психических заболеваний и миграция населения в Сибири и на дальнем Востоке: Дис… докт. мед. наук. – Томск, 1995. – 343 с.
10. Ахмедов Т.И., Жидко М.Е. Психотерапия в особых состояниях сознания. – Харьков: Фолио; М.: ООО "Издательство АСТ", 2000. – 768 с.
11. Бажин Е.Ф., Голынкина С.А., Эткинд А.М. Метод исследования субъективного контроля // Психологическ. журн. – 1984. – Т.5, №3. – С. 115-120.
12. Банников Г.С. Роль личностных особенностей в формировании структуры депрессии и реакций дезадаптации: Автореф. дис… канд. мед. наук. – М., 1998. – 18 с.
13. Бернардо С.Х. Исследования взаимосвязи между уровнем интеллекта и предпочтениями психологических защит в юношеском возрасте // Современные подходы к диагностике и лечению нервных и психических заболеваний. – СПб., 2000. – С. 175-176.
14. Бесчасный А.А. Дифференциальная диагностика психопатий и психопатолодобных состояний резидуально-органического генеза (Клинико- физиологические и социально-психологические аспекты): Автореф. дисс. …канд. мед. наук . – М, 1992. – 15 с.
15. Богдан М.Н. Эпидемиологический аспект проблемы диагностики пограничных психических расстройств // Журнал невролог. и психиатр. им. С.С.Корсакова. – 1998. – Т. 98, № 3. – С. 35 – 38.
16. Бодалев А.А., Столин В.В. Общая психодиагностика. – СПб.: Речь, 2000. – 439 с.
17. Братусь Б.С. Психология личности // Психология личности. – Т.2. – Самара, 2000. – С. 385-456.
18. Булатова Т.В., Крюкова О.Н. Организация суицидологической помощи населению г.Кирова // Актуальные проблемы психического здоровья. – Киров, 1998. – С. 94-95.
19. Буркин М.М., Рыбак Ю.Е. Введение в диагностику психических заболеваний. – Петрозаводск: Изд-во ПГМУ, 1999 г. – 12 с.
20. Бурковский Г.В., Коцюбинский А.П., Левченко Е.В., Ломаченков А.С. Использование опросника качества жизни /версия ВОЗ/ в психиатрической практике: Пособие для врачей и психологов / Под ред. проф. М.М.Кабанова. – СПб., 1998. – 32 с.
21. Бутома Б.Г., Аристова Т.А. Применение этологического подхода в групповой телесной психотерапии // Современные подходы к диагностике и лечению нервных и психических заболеваний. – СПб., 2000. – С.72-73.
22. Буянов М.И. О становлении астенической психопатии // Журн. невропатол. и психиатр. – 1969. – Т.69, № 9. – с. 1394 – 1397.
23. Буянов М. И. О катамнестическом изучении психопатий и неврозов (обзор литературы) // Журнал невропатол. и психиатр. им. С.С.Корсакова. – 1971. – Т. 71, № 8. – С. 1251 – 1262.
24. Вассерман Л.И., Ерышев О.Ф., Клубова Е.Б. и др. Психологическая диагностика индекса жизненного стиля / Пособие для врачей и психологов. – СПб, 1999. – 49 с.
25. Вейн А.М, Дюкова Г.М., Воробьева О.В. и др. Панические атаки (неврологическите и психофизиологические аспекты). – СПб, 1997. – 304 с.
26. Вельтищев Д.Ю. Гуревич Ю.М. Значение личностных и ситуационных факторов в развитии пограничных психических расстройств депрессивного спектра: Методические рекомендации. - Под общей ред. проф. В.Н. Краснова. – М.,1999. – 18 с.
27. Виггинс О., Шварц М., Норко М. Прототипы, идеальные типы и личностные расстройства: возвращение к классической психиатрии // Journal of Personality Disorders, 1989, 3 (1). 1-9.
28. Вид В.Д. Многомерный диагноз и оценка эффективности групповой психотерапии при шизофрении и шизотипальном расстройстве // Обозр. психиат. и мед. психол. - 1994. – N 1.- С. 46 - 53.
29. Виноградова Р. Н., Волоскова И. М., Виноградова З. Н., Макаренко Э. Н. Психические расстройства на резидуальноорганической почве у лиц подросткового возраста // Тез. Докл. ХIII съезда психиатров России. – М., 2000а. - Т.1. – С.126.
30. Воловик В.М. О функциональной диагностике психических заболеваний // Новое в теории и практике реабилитации психически больных. – Л., 1985. – с. 26 – 32.
31. Воробьев В. Ю., Шмаонова Л. M., Циркин С. Ю. Клинико-эпидемиологические аспекты соотношения стрессогенных расстройств и диатеза // Тез. Докл. ХIII съезда психиатров России. – М., 2000а. - Т.1. - С.131.
32. Ганнушкин П.Б. Клиника психопатий, их статика, динамика, систематика. – Н.Новгород: Изд-во НГМА, 1998. – 128 с.
33. Герцен И.В., Важенина Т.Т. Использование многоосевой диагностики при проведении военной экспертизы призывников // Вопросы клиники, диагностики и терапии психических и наркологических заболеваний. - Челябинск, 2001. – С. 11.
34. Гиляровский В.А. Психиатрия: Руководство для врачей студентов. – 4-е изд., испр. и доп. – М.: Медгиз, 1954. – 520 с.
35. Гиндикин В.Я. Лексикон малой психиатрии. – М.: КРОНПРЕСС, 1997. – 576 с.
36. Гурвич И.Н. Тест нервно-психической адаптации // Вестник гипнологии и психотерапии. - 1992. - № 3. - С.46 -53.
37. Гуревич М.О. О так называемой "малой психиатрии", ее достижениях и ошибках // 50 лет Психиатрической клинике им. С.С. Корсакова. – М., 1940. – с. 63 – 68.
38. Гурьева В.А., Гиндикин В.Я. Юношеские психопатии и алкоголизм. М.: Медицина, 1980. – 272 с.
39. Давыдовский И.В., Снежневский А.В. О социальном и биологическом в этиологии психических заболеваний // Социальная реадаптация психически больных. – М., 1965. – с.7-9.
40. Демьянов А. В., Глазунова Т. И. О роли соматической отягощенности в генезе психических расстройств у военнослужащих // Тез. Докл. ХIII съезда психиатров России. – М., 2000. - Т.1. - С.104.
41. Дмитриева Т.Н. Динамика основных вариантов девиантного поведения у детей и подростков по данным клинико-динамического и клинико-катамнестического исследования // Соц. и клиническ. психиатр. – 1995. – Т.95, № 1. – С. 54-61.
42. Доклад Центра экономических и политических исследований "Социальная политика в России": Молодежь в России. – 1997. – Том. 29, № 5. – С. 5-17.
43. Ефремов В.С., Точилов В.А. Депрессия и суицид // Современные подходы к диагностике и лечению нервных и психических заболеваний. – СПб, 2000. – С. 158 – 162.
44. Захаров Н.Б., Рябов В.М. Уровень социальной адаптации и тип приспособительного поведения у молодых женщин, страдающих шизофренией // Современные подходы к диагностике и лечению нервных и психических заболеваний. – СПб, 2000. – С. 82.
45. Иванов С.В., Андреев А.М. Типологическая дифференциация хронической агорафобии // Журн. неврол. и психиатр. – 2000. – Т. 100, № 2. – С. 11-18.
46. Исаева Е.Р., Зуйкова Н.В. Копинг, психологическая защита и психопатологические симптомы: поиск маркеров дезадаптации // Современные проблемы психоневрологии (Диагностика, лечение и реабилитация больных нервными и психическими расстройствами / Сборник тезисов научной конференции. – СПб.: СПбНИПНИ им. В.М. Бехтерева., 2000. – С. 64-65.
47. Калачев Б.П., Бурлаков И.А., Доброхотова Е.В. Результаты отдаленного катамнеза невротических и психопатических состояний и оценка их прогноза // Журн. невропатол. и психиатр. – 1978. – Т.78, № 11. – С. 1667 – 1671.
48. Кальманович Т. Н., Волошин В. М., Корень Е. В. Сравнительное изучение особенностей социализации подростков с психическими расстройствами пограничного уровня и практически здоровых // Тез. Докл. ХIII съезда психиатров России. – М., 2000а. - Т.1. - С.125.
49. Каннабих Ю. В. История психиатрии. - М., 1929. - 520 с.
50. Кербиков О.В. Избранные труды. – М.: Медицина, 1971. – 312 с.
51. Киселев А.С., Сочнева З.Г. Закономерности начала, течения и исходов основных психических заболеваний. – Рига: Зинатне, 1988. 236 с.
52. Ковалев В.В. Психический дизонтогенез как клинико-патогенетическая проблема психиатрии детского возраста // Журн. невропатологии и психиатрии. – 1981. – т. 81, вып. 10. – с. 1505-1509.
53. Козловская Л.И. Патологический способ адаптации в социуме больных неврозом // Современные проблемы психоневрологии (Диагностика, лечение и реабилитация больных нервными и психическими расстройствами) / Сбор. тез. науч. конф. – СПб., 2002. – С. 73-74.
54. Койстрик К.Н., Рудой И.С., Мышляев С.А., Бидюк Ю.В. Психическое здоровье курсантов ВМедА (результаты исследований 1964-1988 гг.) // Война и психическое здоровье. – СПб., 2002. – С. 81-90.
55. Колчев А.И. Диагностика отклоняющегося поведения у военнослужащих // Современные проблемы психоневрологии (Диагностика, лечение и реабилитация больных нервными и психическими расстройствами / Сбор. тез. науч. конф. – СПб., 2002. – С. 77-78.
56. Кон И.С. Постоянство и изменчивость личности. - Психологическ. журн. – 1987. – Том 8, №4. – С. 126-137.
57. Корнилов А.А. Динамика психопатоподобных расстройств у больных, перенесших травму головы // Журн. невропатол. и психиатр. – 1981. – Т. 81, № 11. – с. 1681 – 1684.
58. Костюк Г.П. Отдаленный катамнез больных шизофренией, уволенных из Вооруженных Сил: Автореф. дис. …канд. мед. наук. - СПб., 1999. – 18 с.
59. Костюк Г.П., Рустанович А.В. О типологии приспособительного поведения лиц с психическими расстройствами // Актуальные проблемы психического здоровья. – Киров, 2000. - с. 123 – 125
60. Краев В.А., Мусохранов А.Ю., Дубровская М.К. Опыт терапии пограничных нервно-психических расстройств в условиях отделения пограничных состояний // Актуальные проблемы психического здоровья. Киров. – 2000. - С. 128 – 129
61. Краснов В.Н. Современные направления развития пограничной психиатрии. // Актуальные вопросы пограничной психиатрии // Материалы Всероссийской научной конференции. – СПб., 1998. – с. 7 – 9 .
62. Краснушкин Е.К. Избранные труды. – М.: Медгиз, 1960. – 608 с.
63. Кречмер Э. Строение тела и характер. – М., 2000. – 208 с.
64. Круглова Л.И. Отдаленный прогноз при неврозах с затяжным течением по данным эпидемиологического исследования // Неврозы и пограничные состояния. – Л., 1972. С. 35-47.
65. Кузнецов О.Н., Лебедев В.И. Психология и психопатология одиночества. – М., 1972. – 335 с.
66. Кулев И.Л. К клинической динамике так называемых органических психопатий // Журн. невропатол. и психиатр. – 1964. – Т. 64, № 5. – С. 730 – 734.
67. Куликов В.В., Ковальский О.Н., Фадеев А.С. Военно-врачебная экспертиза военнослужащих при психических расстройствах // Актуальные проблемы пограничной психиатрии. – СПб., 1998. – С. 155-157.
68. Курпатов В.И. Концепция предболезни психогенно-обусловленных расстройств у военнослужащих // Актуальные проблемы пограничной психиатрии. – СПб., 1998. – С. 9-14.
69. Лакосина Н.Д., Трунова М.М. Неврозы, невротические развития личности и психопатии: Клиника и лечение. – М.: Медицина, 1994. – 192 с.
70. Лебедев М.А. Прогностическое значение отдельных форм пограничных предболезненных состояний у лиц молодого возраста // XII съезд психиатров России. – М., 1995. – С. 210-211.
71. Лисицын Ю.П. Санология – основа первичной профилактики // Вестн. АМН СССР. – 1995. - № 8. – С.48-51.
72. Литвинцев С.В., Нечипоренко В.В., Захаров В.И. и др. Клинико-организационные проблемы оказания психиатрический помощи военнослужащим в Афганистане // Актуальные вопросы военной и экологической психиатрии. - СПб, 1995. - С. 45 - 51.
73. Литвинцев С.В., Рудой И.С. Некоторые клинические варианты радиационной психосоматической болезни (РПБ) // Актуальные проблемы пограничной психиатрии. – СПб., 1998. – с. 60 – 62.
74. Литвинцев С.В., Шамрей В.К. Вопросы саногенеза в военной психиатрии // Актуальные проблемы клинической и экстремальной психиатрии. – СПб., 2001. – с. 14 – 20.
75. Литвинцев С.В., Шамрей В.К. Некоторые проблемы оказания психиатрической помощи в Вооруженных Силах // Современные подходы к диагностике и лечению нервных и психических заболеваний. – СПб, 2000. – С. 14-18.
76. Лихтерман Л. Б., Корниенко В. Н., Потапов А. А. и соавт. Черепно-мозговая травма: прогноз течения и исходов. – М., 1993. – 446 с.
77. Личко А.Е. Подростковая психиатрия. – Л.: Медицина, 1979. – 335 с.
78. Лопес Ибор Х. К определению понятия "неврозы" // Журн. невропатол. и психиатр. – 1981 – Т. 81, № 3. – С. 450 – 454.
79. Лыткин В.М. Концепция "комбатантная акцентуация личности" // Современные подходы к диагностике и лечению нервных и психических заболеваний. – СПб, 2000. – С. 65-70.
80. Макеев В.И. Клиника и динамика реактивных состояний у больных с резидуально-органической патологией // Социальн. и клиническ. психиатр. – 1998. – Т. 8, № 2. – С. 100-102.
81. Маковенко С.В. Затяжные депрессивные реакции у больных с расстройствами адаптации // Психосфера, 1998, № 5. – с. 11 – 13.
82. Мелехов Д.Е. Социальная психиатрия и психиатрическая клиника // Журн. невропатол. и психиатр. – 1972. – Т. 72, вып. 3. – с. 389 – 395.
83. Менделевич В.Д., Соловьева С.Л. Неврозология и психосоматическая медицина. – М., 2002. – 608 с.
84. Мехилане Л., Саарма Ю. Психиатрическая нозология. – Тарту: Изд-во Тартуск. ун-та, 1985. – 90 с.
85. Михайлов Б.В., Астанов Ю.Н. Невротические расстройства у военнослужащих срочной службы Вооруженных Сил Украины // Российский психиатр. журн. – 2001. – № 1. – С. 26-28.
86. Мухортова О.П., Чудиновских А.Г. О перспективах использования многоосевой диагностики в работе психиатра гарнизонной поликлиники // Актуальные проблемы клинической и экстремальной психиатрии. – СПб., 2001. – С. 76-77.
87. Мясищев В. Н. Личность и неврозы. – Л., 1960. — 426 с.
88. Неганова Е.А. Катамнез лиц уволенных из ВС в связи с психическими расстройствами // Современные подходы к диагностике и лечению нервных и психических заболеваний. – СПб., 2000. – с. 101.
89. Недошивин А.О., Кутузова А.Э., Петрова Н.Н., Варшавский С.Ю., Перепеч Н.Б. Исследование качества жизни и психологического статуса больных с хронической сердечной недостаточностью // Сердечная недостаточность, 2000. – Т. 1, № 4. – с. 12 – 14.
90. Нечипоренко В.В. Психопатии молодого возраста: Дисс. …докт. мед. наук. – СПб., 1989. – 485 с.
91. Нечипоренко В.В., Литвинцев С.В., Давыдов А.Т. и др. О психосоциальной реабилитации больных с пограничными психическими расстройствами // Актуальные проблемы клинической и экстремальной психиатрии. – СПб., 2001. – с. 89 – 90.
92. Нечипоренко В.В., Шелепова Е.В. Значимость психотравмирующих факторов в развитии пограничных психических расстройств у военнослужащих срочной службы // Воен. мед. журн. – 1995. – № 1. – С.57.
93. Овсянников С.А., Цыганков Б.Д. Пограничная психиатрия и соматическая патология: Клинико-практическое руководство. – М., 2001. – 100 с.
94. Одинак М.М., Литвинцев С.В., Вознюк И.А. Опыт применения антидепрессантов в неврологии и психиатрии. – СПб., 1996. – 14 с.
95. Орловская А.А., Жариков Н.М., Тиганов А.С. Психиатрия в XXI веке // Психиатрия и психофармакология, 2000. - Том 2, № 4. – С.10-16.
96. Палатов С.Ю. Психические расстройства у призывников и солдат (клинико-эпидемиологическое исследование) // Журн. неврол. и психиатр. – 1999 – Т. 99, вып. 8. – с. 16 – 20.
97. Пережогин Л. О. Клинико-психопатологические особенности испытуемых с расстройствами личности, к которым были применены нормы ст. 22 УК РФ // Тез. Докл. ХIII съезда психиатров России. – М., 2000. - Т.2. - С.11-21.
98. Петухов Ю.Л. Многоосевая диагностика психического состояния призывников в условиях специализированного стационара: Автореф. дисс. … канд. мед. наук. – СПб., 2002. – 18 с.
99. Пивень Б. Н. Дефиниция и систематика психических расстройств непсихотического уровня // Тез. Докл. ХIII съезда психиатров России. – М., 2000а. - Т.1. - С.102.
100. Покидько И.В. О формировании пограничных психических расстройств у военнослужащих по призыву // Тез. докл. итог. научн. конф. слуш. 1-го факультета. – СПб., 2000. – С. 78.
101. Полушин В.Д., Пасынков Ю.Н. Патоморфоз психических расстройств уволенных из армии военнослужащих // Актуальные проблемы психического здоровья. – Киров, 1998. – С. 62 – 64.
102. Попов Ю. В. Концепция саморазрушающего поведения как проявления дисфункционального состояния личности // Обозр. психиат. и мед. психол. - 1994, № 1. – С. 6—13.
103. Попов Ю.В. Агрессивность и саморазрушающее поведение молодежи // Война и психическое здоровье. – СПб., 2002. – С. 202-208.
104. Портнов А.А., Ракитин М.М., Овсянников С.А. и др. Объем понятия и критерии диагностики психопатии по данным катамнеза // Журн. невропатол. и психиатр. – 1987 – Т. 87, вып. 7. – с. 1076 – 1079.
105. Посвянская А. Д. Клиническая и социокультуральная характеристики стационарного контингента больных пограничными психическими расстройствами // Тез. Докл. ХIII съезда психиатров России. – М., 2000а. - Т.1. - С.78.
106. Психологическая диагностика индекса жизненного стиля (Пособие для врачей и психологов) / под ред. проф. Л.И. Вассермана. – СПб, 1999. – 49 с.
107. Пушков В.В. Неврозоподобные расстройства подросткового возраста // Актуальные проблемы пограничной психиатрии. – СПб., 1998. – с. 73-74.
108. Работкин О.С., Палатов С.Ю., Фадеев А.А. Актуальные вопросы медицинского освидетельствования граждан, призываемых на военную службу, страдающих психическими расстройствами // Тезисы докладов научно-практической конференции: Актуальные проблемы современной клинической медицины. – Подольск, 2001. – С. 195-198.
109. Распономарева О. В. Клинико-динамический анализ катамнеза лиц с истерическим расстройством личности: Автореф. дисс. … канд. мед. наук. – М., 2002. – 22 с.
110. Романова Е.С. Графические методы в практической психологии: Психологический практикум. – СПб.: Речь, 2001. – 416 с.
111. Рустанович А.В. Многоосевая диагностика психических расстройств у военнослужащих: Дисс. …докт. мед. наук. – Спб., 1997. – 373 с.
112. Рустанович А.В. Многоосевая диагностика как составляющая гуманистических тенденций развития современной психиатрии // Современные подходы к диагностике и лечению нервных и психических заболеваний. – СПб, 2000. – С. 58 – 60.
113. Рустанович А.В., Фролов Б.С. Многоосевая диагностика психических расстройств у военнослужащих. – СПб.: ВмедА, 2001. – 40 с.
114. Рыбалко М. И. О роли наследственных факторов в развитии психопатий и акцентуаций характера у подростков // Тез. Докл. ХIII съезда психиатров России. – М., 2000. - Т.1. - С.198.
115. Сафронов А.Г. Социально-индуцируемые неврозы // Актуальные вопросы философии науки и современных технологий. – Харьков, 1997. - № 388, С. 3.
116. Семичов С. Б. О соотношении между нозологическим и функциональным диагнозами // Новое в теории и практике реабилитации психически больных. – Л., 1985. – С. 54-59.
117. Семке В.Я. Превентивная психиатрия. – Томск, 1999. – 403 с.
118. Семке В.Я., Нохрина Л.Я. Динамика основных форм неврозов // Журн. невропатол. и психиатр. – 1986. – Т. 86, № 11. – с. 1662 – 1667.
119. Сергеев И. И. Проблемы неврозологии, возникшие в связи с внедрением МКБ-10 // Тез. докл. ХIII съезда психиатров России. – М., 2000. - Т.1. - С.188.
120. Сирота Н.А., Ялтонский В.М. Копинг-поведение подростков с наркотической зависимостью, находящихся в воспитательно-трудовых колониях: Пособие для врачей. – СПб., 1988. – 48 с.
121. Скорик А.И. Функциональный диагноз: холистический взгляд на психические расстройства и их многомерная оценка // Современные подходы к диагностике и лечению нервных и психических заболеваний. – СПб, 2000. – С. 60 – 61.
122. Смирнов В.К. Психогигиена и психическое здоровье // Психическое здоровье и пограничные состояния. – Горький, 1983. – С. 38-58.
123. Смулевич А. Б., Шостакович Б. В. Старые и новые проблемы расстройств личности // Тез. докл. ХIII съезда психиатров России. – М., 2000. - Т. 1. – С. 486–505.
124. Смулевич А.Б. Малопрогредиентная шизофрения и пограничные состояния – М.: Медицина, 1987. – 238 с.
125. Смулевич А.Б. Психогении и невротические расстройства, выступающие в рамках динамики психопатий // Психиатрия и психофармокология, 2000. - Том 2. № 4. – С.5-16
126. Снедков Е.В., Литвинцев С.В., Фастовцов Г.А. Стрессогенные психические расстройства у раненых // Актуальные вопросы военной и экологической психиатрии. - СПб., 1995. - С. 79 - 82.
127. Снежневский А.В. Nosos et pathos Schizophrenial // Шизофрения. Мультидисциплинарное исследование. – М., 1972. – С. 5-15.
128. Соколова Е.Т. Самосознание и самооценка при аномалиях личности. – М., 1989. – 215 с.
129. Солоненко А. В. Некоторые клинико-социальные вопросы при проведении военно-психиатрической экспертизы призывников // Тез. Докл. ХIII съезда психиатров России. – М., 2000а. - Т.1. - С.172.
130. Структурированный международный диагностический опросник CIDI 2.01. - Женева: ВОЗ, 1997. – 81 с.
131. Судаков В.Н. Оценка систематики патологического развития личности экзогенно-органического генеза методом главных компонент // Журн. невропат. и психиатр. – 1987. – Т.87, № 12. – С. 1853-1858.
132. Сухарева Г.Е. Клинические лекции по психиатрии детского возраста. – М., 1959. – Т.2. – С. 34.
133. Тарабрина Н.В. Практикум по психологии посттравматического стресса. – СПб, 2001. – 272 с.
134. Ташлыков В.А. Клинико-психологическое исследование "внутренней картины болезни" при неврозах в процессе их психотерапии // Журн. невропатол. и психиатр. – 1981. – Т.81, № 11. – С. 1704-1708.
135. Тиганов А.С.Руководство по психиатрии: т. 2 / Под ред. Тиганова А.С. – М.: Медицина, 1999. – 640 с.
136. Точилов В.А. Об исследовании структуры и лечении аффективных приступов // Обозр. психиатр. и мед. психол. – 1992. – № 4. – С. 28-36.
137. Туревский Т. И., Кольцов А.П., Яковлев А.В., Гусев А.П., Баева Е.В. Значение перинатального анамнеза и дизрафических признаков в военно-психиатрической экспертизе // Тез. Докл. ХIII съезда психиатров России. – М., 2000. - Т.1. - С.237.
138. Узнадзе Д.Н. Установка у человека // Психология личности. – Т.2. – Самара, 2000. – С. 245-300.
139. Уразов С.Х., Доровских И.В. Ситуационные реакции дезадаптации у военнослужащих срочной службы // Социальн. и клиническ. психиатр. – 1998. – Т. 8, № 2. – с. 25-30.
140. Ушаков Г.К. Пограничные нервно-психические расстройства. – М., 1987. – 304 с.
141. Фелинская Н.И. О понятии и классификации пограничных состояний // Проблемы судебной психиатрии (Пограничные состояния). – М., 1971. – Вып.19. – С. 19 – 35.
142. Франкл В. О смысле жизни. - // Психология личности. – Т.1. – Самара, 2000. – С. 417-442.
143. Фромм Э. Личность в современной культуре // Психология личности. – Т.1. – Самара, 2000. – С. 233-246.
144. Фрумкин Я.П., Лифшиц С.М. О понятии "пограничные состояния" // Актуальные вопросы социальной психиатрии и пограничных нервно-психических расстройств. – М., 1975. – С. 45-49.
147. Хорни К. Наши внутренние конфликты // Психология личности. – Т.1. – Самара, 2000. – С. 191-232.
148. Хорни К. Невротическая личность // Психология личности. – Т.1. – Самара, 2000a. – С. 179-190.
149. Хорошавина О.В., Чудиновских А.Г. К вопросу о психическом здоровье уволенных из Вооруженных Сил по поводу психических заболеваний // Актуальные проблемы клинической и экстремальной психиатрии. – СПб., 2001. – С. 125-126.
150. Хохлов Л.К. Психопатологические синдромы и основные типы развертывания их (глоссарий). – Ярославль: Б.И., 1984. – 50 с.
151. Чабан О.С. Конверсия невротических синдромов в рамках патоморфоза пограничных непсихотических расстройств // Вестн. научн. исследований. – 2002. – Т.2, № 1. – С. 32.
152. Чубаровский В.В., Карпова Г.Л. Распространенность и структура пограничных психических расстройств в подростковых группах // Журн. невропатол. и психиатр. – 2001. – Т.101, № 8. – С. 32-35.
153. Чубаровский В.В., Карпова Г.Л., Логинова М. С. Сравнительный анализ распространённости и структуры пограничных психических расстройств у учащихся подростков в различных условиях развития общества // Тез. докл. ХIII съезда психиатров России. – М., 2000. - Т.1. - С.311.
154. Чуркин А.А., Мартюшов А.Н. Краткое руководство по использованию МКБ-10 в психиатрии и наркологии. – М., 1999. – 232 с.
155. Шамрей В.К. Некоторые проблемы психиатрии катастроф // Обозр. психиат. и мед. психол. - 1995. - N 2. - С. 7
156. Шамрей В.К. Особенности пограничных психических расстройств у ликвидаторов последствий катастроф // Актуальные проблемы пограничной психиатрии. – СПб., 1998. – С. 244-245.
157. Шамрей В.К., Лытаев А.А. Аддиктивное поведение у лиц призывного возраста // Война и психическое здоровье. – СПб., 2002. – С. 127 – 134.
158. Шевченко Ю. С. Пространственные координаты психогенных расстройств у детей и подростков // Тез. Докл. ХIII съезда психиатров России. – М., 2000. - Т.1. - С.324.
159. Шейнина Н.С., Коцюбинский А.П. Прогностическое значение преморбидного статуса для восстановлений больных шизофренией // Современные подходы к диагностике и лечению нервных и психических заболеваний. – СПб., 2000. – С. 118-119.
160. Шелудько И.Н. Клинические особенности и прогноз динамики психопатий, их корреляция с социальными факторами: Автореф. дисс. …канд. мед. наук. – М., 1989. – 23 с.
161. Шерман М.А. Динамика психологических и эмоциональных расстройств у участников войны в Афганистане // Актуальные проблемы психического здоровья. – Киров, 2000. – С. 234.
162. Юнг К.Г. Аналитическая психология // Психология личности. – Т.1. – Самара, 2000. – С. 148-154.
163. Яковлева Е.К., Зачепицкий Р.А. Катамнез больных неврозами // Журн. невропатол. и психиатр. – 1961. – т.61, вып. 10. – с. 1529 – 1532.
164. Яненко И.М. Динамика психических расстройств у молодых лиц, уволенных их армии // Журн. невропат. и психиатр. – 1989. – Т.89, № 11. – С. 100-105.
165. Яхин К.К., Нервно-психические нарушения у лиц, работающих в условиях отсутствия освещенности // Журн. невропат. и психиатр. – 1979. – Т.79, № 11. – С. 1558-1563.
166. Abrams R.C., Alexopoulos G.S., Spielman L.A. et al. Personality disorder symptoms predict declines in global functioning and quality of life in elderly depressed patients. // Am. J. Geriatr. Psychiatry. – 2001. – vol. 9, №1. - p. 67-71.
167. Adler G. Borderline psychopathology and its treatment. – NY: I.Aronson, 1985. – 255 p.
168. Akiskal H.S., Jerevanian B.J. The nosologic status of borderline personality // Am. J. Psychiatry. – 1986. – Vol.142, № 2. – P. 192 – 198.
169. Amir M., Kaplan Z., Efroni R., Kotler M. Suicide risk and coping styles in posttraumatic stress disorder patients // Psychother. Psychosom.. – 1999. – Vol. 68, № 2. – Р. 76 – 81.
170. Anderson V.A., Catroppa C., Haritou F. et al. Predictors of acute child and family outcome following traumatic brain injury in children // Pediatr. Neurosurg. – 2001. – Vol. 34, № 3. – Р. 138-148.
171. Andrews G., Peters L., Guzman A.M., Bird K. A comparison of two structured diagnostic interviews: CIDI and SCAN // J. Psychiatr. Res. – 1995. - Vol. 29, № 2. – Р. 95-110.
172. Ball S.A., Schottenfeld R.S. A five-factor model of personality and addiction, psychiatric, and AIDS risk severity in pregnant and postpartum cocaine misusers // Subst Use Misuse. – 1997. Vol. 32, № 1. – Р. 25-41.
173. Ballenger J.C. Comorbidity of panic and depression: implications for clinical management // Int. Clin. Psychopharmacol. – 1998. – Vol. 13, № 4. – Р. 13-17.
174. Becker M. A US experience: consumer responsive quality of life measurement // Can. J. Commun. Ment. Health. – 1998. – Vol. 45. № 3. – P. 41-52.
175. Bell V., Blumenthal S., Neumann N.U., Schuttler R., Vogel R. Predictors for the social adjustment of first admitted psychiatric patients // Eur. Arch. Psychiatry Neurol. Sci. – 1986. – Vol. 236, № 3. – Р. 174-178.
176. Binitie A. Outcome of neurotic disorders in African patients. 8 and 9 year follow-up study // Acta Psychiatr. Scand. – 1981. – Vol. 63, № 2. - Р.110-116.
177. Black D.W., Monahan P., Baumgard C.H., Bell S.E. Predictors of long-term outcome in 45 men with antisocial personality disorder // Ann. Clin. Psychiatry. – 1997. – Vol. 9, № 4. – Р. 211-217.
178. Blais M.A., Conboy C.A., Wilcox N., Norman D.K. An empirical study of the DSM-IV Defensive Functioning Scale in personality disordered patients // Compr. Psychiatry. – 1996. – Vol. 37, № 6. – Р. 435-440.
179. Bouchal M, Skoda C. Catamnesis of neuroses after 11 years of treatment with 3 different therapeutic programs // Cesk Psychiatr. – 1991. – Vol. 87, № 5-6. – Р. 230 – 41.
180. Bratfos O., Haug J.O. Puerperal mental disorders in manic-depressive females // Acta Psychiatr. Scand. – 1966. – Vol. 42. – Р. 285-294.
181. Bratfos O., Haug J.O. Puerperal mental disorders in manic-depressive disease // J. Nerv. Ment. Dis. – 1970. - № 151. – Р. 60-68.
182. Braverman S.E., Spector J., Warden D.L., Wilson B.C., Ellis T.E., Bamdad M.J., Salazar A.M.. A multidisciplinary TBI inpatient rehabilitation programme for active duty service members as part of a randomized clinical trial // Brain Inj. – 1999. – Vol. 13, № 6. – Р. -405-415.
183. Brodaty H., MacCuspie Moore C.M., Tickle L., Luscombe G. Depression, diagnostic sub-type and death: a 25 year follow-up study // J. Affect. Disord. – 1997. – Vol. 46, № 3. – Р. 233-242.
184. Brophy C.J., Norvell N.K., Kiluk D.J. An examination of factor structure and convergent validity of the SCL-90-R in an outpatient clinic population // J. Pers. Assessment. – 1988. – Vol. 52, № 2. – P. 334-340.
185. Bryant R.A., Guthrie R.M., Moulds M.L. Hypnotizability in Acute Stress Disorder // Am. J. Psychiatry. – 2001. – Vol. 158, № 4. – Р. 600-604.
186. Busjahn A., Faulhaber H.D., Freier K., Luft F.C. Genetic and environmental influences on coping styles: a twin study // Psychosom. Med. – 1999. – Vol. 61, № 4. – Р. 469-475.
187. Carpenter K.M., Hittner J.B. Dimensional characteristics of the SCL-90-R: Evaluation of gender differences in dually diagnosed inpatients // J. Clin. Psychology. – 1995. – Vol. 51, № 3. – P. 383-390.
188. Casey P.R., Tyrer P. Personality disorder and psychiatric illness in general practice // Brit. J. Psychiatry. – 1990. – Vol. 156, № 4. – P. 261 – 265.
189. Center for Disease Control and Prevention. Traumatic Brain Injury - Colorado, Missouri, Oklahoma, and Utah, 1990-93. // MMWR. – 1997. – Vol. 46, № 1. – Р. 8-11.
190. Cheng A.T., Mann A.H., Chan K.A. Personality disorder and suicide. A case-control study // Br. J. Psychiatry. – 1997. – Vol. 170. P. 441-446.
191. Chiesa M., Fonagy P. Cassel Personality Disorder Study: Methodology and treatment effects // Br. J. Psychiatr. – 2000. Vol. 176, № 7. – Р. 485-491.
192. Clark A., Friedman M.J. Factor structure and discriminant validity of the SCL-90 in a veteran psychiatric population // J. Pers. Assessment. – 1983. – Vol. 47, № 2. – P. 396-404.
193. Cloninger C.R. A practical way to diagnosis personality disorder: a proposal // J. Personal. Disord. – 2000. – Vol. 14, № 2. – Р. 99-108.
194. Cohen A., Eastman N. Needs assessment for mentally disordered offenders: measurement of 'ability to benefit' and outcome. – London: Cohen & Eastman, 2000.
195. Coid J.W. Aetiological risk factors for personality disorders // Br. J. Psychiatry. – 1999. – Vol.174, № 6. – Р.530-538.
196. Conley J.J. Longitudinal consistency of adult personality: self-reported psychological characteristics across 45 years // J. Pers. Soc. Psychol. – 1984. – Vol. 47, № 6. – Р. 1325-1333.
197. Cramer P. Personality, personality disorders, and defense mechanisms // J. Pers. - 1999. – Vol. 67, № 3. – Р. 535-554.
198. Derogatis L.R. SCL-90-R: Symptom Checklist-90-R. – Minneapolis, 1994.
199. Derogatis L.R., Savitz K.L. The SCL-90-R, Brief Symptom Inventory, and matching clinical rating scales // The use of psychological testing for treatment planning and outcome assessment. – N.J.: Erlbaum, 1999. – Р. 679-724.
200. Devens M., Erickson M.T. The relationship between defense styles and personality disorders // J. Pers. Dis. – 1998. – Vol. 12, № 1. – Р. 86-93
201. Diagnostic and Statistical Manual of Mental Disorders. – Fourth Edition. Inernational version with ICD-10 codes. – Washington: Am. Psychiat. Ass., 1995. - 900 p.
202. Driessen M., Herrmann J., Stahl K. et al. Magnetic resonance imaging volumes of the hippocampus and the amygdala in women with borderline personality disorder and early traumatization // Arch. Gen. Psychiatry. – 2000. – Vol.57, № 12. – Р. 1115-1122.
203. Duggan C.F., Lee A.S., Murray R.M. Does personality predict long-term outcome in depression? // Br. J. Psychiatry. – 1990. – Vol. 157, № 1. – Р. 19-24.
204. Endicott J., Spitzer R.L., Fleiss J.L., Cohen J. The global assessment scale. A procedure for measuring overall severity of psychiatric disturbance // Arch. Gen. Psychiatry. - 1976. - Vol. 33. - P. 766 - 771.
205. Ernst K., Spring L., Streiff B. Statistics on the transition of neuroses in schizophrenia. (Frequent neurotic anamnesis in schizophrenics – rare schizophrenic catamnesis in neurotics?) // Nervenarzt. – 1967. Vol. 38, № 9. – Р. 408-412.
206. Ewing-Cobbs L., Fletcher J.M., Levin H.S., Iovino I., Miner M.E. Academic achievement and academic placement following traumatic brain injury in children and adolescents: a two-year longitudinal study // J. Clin. Exp. Neuropsychol. – 1998. – Vol. 20, № 6. – P. 769-781.
207. Ezquiaga E., Garcia A., Bravo F., Pallares T. Factors associated with outcome in major depression: a 6-month prospective study // Soc. Psychiatr. Psychiatr. Epidemiol. – 1998. – Vol. 33, № 11. – Р. 552-557.
208. Fava B., Brandi S., Saviott F. et al. Psychosomatics 1990;31(3):351-353.
209. Florkovsky A. Mental disorders revealed in soldiers during military service // Inform. Rev. Armed Forces Med. Service. – 1994. – Vol. 67, № 7-9. – Р. 244-247.
210. Gaebel W., Pietzcker A. Prognosis of the course of schizophrenic psychoses compared to other psychiatric illnesses. Catamnestic treatment and outcome 1 year after discharge // Eur. Arch. Psychiatry Neurol. Sci. – 1984. – Vol. 234, № 3. – Р. 189-197.
211. Galynker I., Ieronimo C., Perez-Acquino A., Lee Y., Winston A. Panic attacks with psychotic features // J. Clin. Psychiatry. – 1996. – Vol. 57, № 9. – Р.402-406.
212. Goldstein L.H., Drew C., Mellers J. et al. Dissociation, hypnotizability, coping styles and health locus of control: characteristics of pseudoseizure patients // Seizure. – 2000. – Vol. 9, № 5. – Р. 314 – 322.
213. Goldstein L.H., Drew C., Mellers J., Mitchell-O'Malley S., Oakley D.A. Dissociation, hypnotizability, coping styles and health locus of control: characteristics of pseudoseizure patients // Seizure, 2000. – Vol. 9, № 5. – Р. 314 – 322.
214. Gordon P. Classifying Depression: Should Paradigms Lost Be Regained? // Am. J. Psychiatry. – 2000. – Vol. 157, № 8. – P. 1195-1203.
215. Gude T., Vaglum P. One-year follow-up of patients with cluster C personality disorders: a prospective study comparing patients with "pure" and comorbid conditions within cluster C, and "pure" C with "pure" cluster A or B conditions // J Personal Disord 2001 Jun;15(3):216-28.
216. Gunderson E., Hourani L.L. The epidemiology of mental disorders in the U.S. Navy: the neuroses // Mil. Med. – 2001. – Vol. 166, № 7. – P. 612 – 620.
217. Gunderson J.G., Zanarini M.C. Current overview of the borderline diagnosis // J. Clin. Psychiatry. – 1987. – Vol. 48, suppl. – P. 5 –11.
218. Hagnell O., Ojesjo L., Otterbeck L., Rorsman B. Prevalence of mental disorders, personality traits and mental complaints in the Lundby Study. A point prevalence study of the 1957 Lundby cohort of 2,612 inhabitants of a geographically defined area who were re-examined in 1972 regardless of domicile // Scand. J. Soc. Med. – 1994. – № 50. – Р. 1-77.
219. Hanks R.A., Temkin N., Machamer J., Dikmen S.S. Emotional and behavioral adjustment after traumatic brain injury // Arch. Phys. Med. Rehabil. – 1999. – Vol. 80, № 9. – Р. 991-997.
220. Haw C., Hawton K., Houston K., Townsend E. Psychiatric and personality disorders in deliberate self-harm patients // Br. J. Psychiatry. – 2001. – Vol. 178. – Р. 48-54.
221. Hayden E.P., Klein D.N. Outcome of Dysthymic Disorder at 5-Year Follow-Up: The Effect of Familial Psychopathology, Early Adversity, Personality, Comorbidity, and Chronic Stress // Am. J. Psychiatry. – 2001. – Vol. 158, № 11. – Р. 1864-1870.
222. Heim E. Coping--status of knowledge in the 90's // Psychother. Psychosom. Med. Psychol. – 1998. – Vol. 48, № 9-10. – Р. 321-337.
223. Hell D. Psychic disturbances in students // Z. Psychosom. Med. Psychoanal. – 1978. – Vol. 24, № 3. – Р. 209-223.
224. Hessel А., Schumacher J., Geyer M., Brähler E. Symptom-Checkliste SCL-90-R: Testtheoretische Überprüfung und Normierung an einer bevölkerungsrepräsentativen Stichprobe // Diagnostica. – 2001. – Vol. 47. – P. 27-39.
225. Hibbard M.R., Bogdany J., Uysal S. et al. Axis II psychopathology in individuals with traumatic brain injury // Brain Inj. – 2000. – Vol. 14, № 1. – Р. 45-61.
226. Hirschberg W. Social therapy of adolescence with social behavior disorders--results and catamnesis // Prax. Kinderpsychol. Kinderpsychiatr. – 1999. – Vol. 48, № 4. – Р. 247-259.
227. Hirschfeld R.M., Klerman G.L., Andreasen N.C., Clayton P.J., Keller M.B. Psycho-social predictors of chronicity in depressed patients // Br. J. Psychiatr. – 1986. – Vol. 148, № 4. – Р. 648-654
228. Hoffart A., Martinsen E.W. Coping strategies in major depressed, agoraphobic and comorbid in-patients: a longitudinal study // Br. J. Med. Psychol. – 1993. – Vol. 66, № 2. – Р. 143-155.
229. Hoglend P., Perry J.C. Defensive functioning predicts improvement in major depressive episodes // J. Nerv. Ment. Dis. – 1998. – Vol. 186, № 4. – Р. 238-243.
230. Hoofien D., Gilboa A., Vakil E., Donovick P.J. Traumatic brain injury (TBI) 10-20 years later: a comprehensive outcome study of psychiatric symptomatology, cognitive abilities and psychosocial functioning // Brain Inj. – 2001. – Vol. 15, № 3. – Р. 189-209.
231. Hooke G.R., Page A.C. Predicting outcomes of group cognitive behavior therapy for patients with affective and neurotic disorders // Behav. Modif. – 2002. – Vol. 26, № 5. – Р. 648-659.
232. Hourani L.L., Yuan H. The mental health status of women in the Navy and Marine Corps: preliminary findings from the Perceptions of Wellness and Readiness Assessment // Mil. Med. – 1999. – Vol. 164, № 3. – Р. 174-181.
233. Hughes I., Budd R., Greenaway S. Coping with anxiety and panic: a factor analytic study // Br. J. Clin. Psychol. – 1999. – Vol. 38, № 3. – Р. 295 – 304.
234. Huss M., Lehmkuhl U. Coping in the family context: active and avoidance strategies in adolescents from divorced families // Prax. Kinderpsychol. Kinderpsychiatr. – 1996. – Vol. 45, № 3-4. – Р. 123-130.
235. Hyler S.E., Rieder R.O. PDQ-4: Personality Disorder Questionnaire. – N.Y.: New York State Psychiatric Institute, 1987.
236. Intrator J., Hare R., Stritzke P.et al. Brain imaging (single photon emission computerized tomography) study of semantic and affective processing in psychopaths // Biol. Psychiatry. – 1997. – Vol.42, № 2. – Р. 96-103.
237. Jans T., Wewetzer C., Muller B. et al. Long-term course of childhood or adolescence onset obsessive-compulsive disorder: psychosocial adaptation in adulthood // Z. Kinder Jugendpsychiatr. Psychother. – 2001. – Vol. 29, № 1. – Р. 25-35.
238. Jerusalem M., Schwarzer R. Anxiety and self-concept as antecedents of stress and coping: A longitudinal study with German and Turkish adolescents // Pers. Individ. Differences. – 1989. – Vol. 10, № 7. – Р. 785-792.
239. Johnsen B.H., Laberg J.C., Eid J. Coping strategies and mental health problems in a military unit // Mil. Med. – 1998. – Vol. 163, № 9. – Р. 599-602.
240. Jones S.H., Thornicroft G., Coffey M., Dunn G. A brief mental health outcome scale-reliability and validity of the Global Assessment of Functioning (GAF) // Br. J. Psychiatr. – 1995. – Vol. 166, № 5. – Р. 654-659.
241. Kendler K.S., Thornton L.M., Prescott C.A. Gender Differences in the Rates of Exposure to Stressful Life Events and Sensitivity to Their Depressogenic Effects // Am. J. Psychiatry. – 2001. – Vol. 158, № 4. – Р. 587-593.
242. Kessler R.C., McGonagle K.A., Zhao S. et al. Lifetime and 12-month prevalence of DSM-III-R psychiatric disorders in the United States. Results from the National Comorbidity Survey // Arch. Gen. Psychiatry. – 1994. – Vol. 51, № 1. – Р. 8-19.
243. Kilbourne B., Goodman J., Hilton S. Predicting personality disorder diagnoses of hospitalized Navy personnel // Mil. Med. – 1991. – Vol. 156, № 7. – Р. 354-357.
244. Kitamura T., Nakamura M., Miura I., Fujinawa A. Symptoms of neuroses: profile patterns and factor structure of clinic attenders with non-psychotic functional psychiatric disorders // Psychopathology. – 1997. – Vol. 30, № 4. – P. 191 – 199.
245. Klein D.N., Schwartz J.E., Rose S., Leader J.B. Five-Year Course and Outcome of Dysthymic Disorder: A Prospective, Naturalistic Follow-Up Study // Am. J. Psychiatry. – 2000. – Vol. 157, № 6. – Р. 931-939.
246. Kline J.P., Bell I., Schwartz G.E., Hau V., Davis T. Repressive and defensive coping styles predict resting plasma endorphin levels in the elderly // Biol. Psychol., 1998. – Vol. 49, № 3. – Р. 295-302
247. Kluwer R. Problems and tasks of catamnesis // Psyche (Stuttg). – 1968. - Vol. 22, № 9. Р. 786-791.
248. Koivumaa-Honkanen H., Honkanen R., Viinamaaumlki H., Heikkilaauml K., Kaprio J., Koskenvuo M. Life Satisfaction and Suicide: A 20-Year Follow-Up Study // Am. J. Psychiatr. – 2001. – Vol. 158, № 3. – Р. 460-466.
249. Kopelman M.D., Fleminger S. Experience and Perspectives on the Classification of Organic Mental Disorders // Psychopathology. - 2002. Vol. 35, № 3. – P. 76-81.
250. Kurtz J.E., Putnam S.H., Stone C. Stability of normal personality traits after traumatic brain injury // J. Head Trauma Rehabil. – 1998. – Vol. 13, № 3. – Р. 1-14.
251. Lazarus R.S., DeLongis A. Psychological stress and coping in aging // Am. Psychol. – 1983. – Vol. 38, № 3. – Р. 245-254.
252. Lecrubier Y., Ustun T.B. Panic and depression: a worldwide primary care perspective // Int. Clin. Psychopharmacol. – 1998. – Vol.13, № 4. – P. 7-11.
253. Leichsenring F. Primitive defense mechanisms in schizophrenics and borderline patients // J. Nerv. Ment. Dis. – 1999. – Vol. 187, № 4. – Р. 229-236.
254. Lenzenweger M.F. Stability and change in personality disorder features: the Longitudinal Study of Personality Disorders // Arch. Gen. Psychiatry. – 1999. –Vol.56, № 11. Р. 1009-1015.
255. Lilienfeld S.O. Methodological advances and developments in the assessment of psychopathy // Behav. Res. Ther. – 1998. – Vol.36, № 1. – Р. 99-125.
256. Looney J.G., Gunderson E.K. A longitudinal study of neurosis in young men // Hosp. Community Psychiatry. – 1979. – Vol. 30, № 7. – Р. 470-474.
257. Luborsky L. Clinicians' judgments of mental health // Arch. Gen. Psychiatry. - 1962. - Vol. 7. - P. 407- 417.
258. Luborsky L., Diguer L., Luborsky E. et al. Psychological health-sickness (PHS) as a predictor of outcomes in dynamic and other psychotherapies // J. Consult. Clin. Psychol. – 1993. – Vol. 61, № 4. – Р. 542-548.
259. Maeda H. A tentative classification of "neuroses" based on behavioristic consideration of the pathogenetic mechanisms // Jpn. J. Psychiatry Neurol. – 1993. – Vol. 47, № 4. P. 743 – 751.
260. Maggini C., Ampollini P., Marchesi C., Gariboldi S., Cloninger C.R. Relationships between Tridimensional Personality Questionnaire Dimensions and DSM-III-R personality traits in Italian adolescents // Compr. Psychiatry. – 2000. – Vol. 41, № 6. – Р.426-431.
261. Marteinsdottir I., Furmark T., Tillfors M., Fredrikson M., Ekselius L.. Personality traits in social phobia // Eur. Psychiatry. - 2001. – Vol. 16, № 3. – Р. 143-150.
262. Max J.E., Koele S.L., Castillo C.C. et al. Personality change disorder in children and adolescents following traumatic brain injury // J. Int. Neuropsychol. Soc. – 2000. – Vol. 6, № 3. – Р. 279-289.
263. McCusker J., Boulenger J.P., Bellavance F., Boyer R., Miller J.M. Outcomes in a referral cohort of patients with anxiety disorders // J. Nerv. Ment. Dis. – 2000. – Vol. 188, № 1. – Р. 3-12.
264. Miller J.D., Lynam D.R., Widiger T.A., Leukefeld C. Personality disorders as extreme variants of common personality dimensions: can the Five-Factor Model adequately represent psychopathy? // J. Pers. – 2001. – Vol. 69, № 2. – Р. 253-276.
265. Millis S.R., Rosenthal M., Novack T.A. et al. Long-term neuropsychological outcome after traumatic brain injury // J. Head Trauma Rehabil. – 2001. – Vol. 16, № 4. P. 343-355.
266. Morey L.C., Gunderson J., Quigley B.D., Lyons M. Dimensions and categories: the "big five" factors and the DSM personality disorders // Assessment. – 2000. – Vol. 7, № 3. – Р. 203-216.
267. Mowrer O.H. Anxiety-reduction and learning. // J.exp.psychol. – 1940. – Vol.27, №5. – Р. 497 – 516.
268. Mulder R.T., Joyce P.R., Sullivan P.F. et al. The relationship among three models of personality psychopathology: DSM-III-R personality disorder, TCI scores and DSQ defences // Psychol. Med. – 1999. – Vol. 29, № 4. – Р. 943-951.
269. Muris P., Van Brakel A., Meesters C. Coping styles, anxiety, and depression in children // Psychol. Rep. – 1998. – Vol. 83, № 3. - Pt. 2. – P.1225 – 1226.
270. Nakao K., Takaishi J., Tatsuta K. et al. A profile analysis of personality disorders: beyond multiple diagnoses // Psychiatry Clin. Neurosci. – 1999. - Vol. 53, № 3. – Р. 373-380.
271. Newbury-Birch D., Kamali F. Psychological stress, anxiety, depression, job satisfaction, and personality characteristics in preregistration house officers // Postgrad. Med. J. – 2001. – Vol. 77, № 2. – Р. 109-111.
272. Okasha A., Omar A.M., Lotaief F., Ghanem M. Comorbidity of axis I and axis II diagnoses in a sample of Egyptian patients with neurotic disorders // Compr. Psychiatry. - 1996. – Vol. 37, № 2. – Р. 95-101.
273. O'Rourke D., Fahy T.J., Brophy J., Prescott P. The Galway Study of Panic Disorder. III. Outcome at 5 to 6 years // Br. J. Psychiatr. – 1996. – Vol. 168, № 3. – Р. 462-469.
274. Paredes M.A., Jerez C.S. Personality disorders and adult behavior according to ICD-10 // Acta Psiquiatr. Psicol. Am. Lat. – 1993. – Vol. 39, № 2. – Р.39-41.
275. Paris J. Does childhood trauma cause personality disorders in adults? // Can. J. Psychiatry. – 1998. – Vol. 43, № 2. – Р.148-153.
276. Parker G., Blignault I., Manicavasagar V. Neurotic depression: delineation of symptom profiles and their relation to outcome // Br. J. Psychiatr. – 1988. – Vol. 152, № 3. – Р. 15-23.
277. Pavkov T.W., Lewis D.A., Lyons, J.S. Psychiatric diagnoses and racial bias: An empirical investigation // Professional Psychology: Research and Practice. – 1989. - № 20. – Р. 364-380.
278. Pinto C., Lele M.V., Joglekar A.S., Panwar V.S., Dhavale H.S. Stressful life-events, anxiety, depression and coping in patients of irritable bowel syndrome // J. Assoc. Physicians India. – 2000. – vol. 48, № 6. – P. 589-593.
279. Plutchik R., Kellerman H., Coute H. A structural theory of ego defenses and emotions // Emotions in personality and psychopathology. - N.-Y., 1979. – P.229-257.
280. Prasad A.J. Biological Basis and Therapy of Neuroses. – Dheli: CRC Press, Inc., 1989. – 194 p.
281. Pukrop R., Herpertz S., Sass H., Steinmeyer E.M. Special feature: personality and personality disorders. A facet theoretical analysis of the similarity relationships // J. Personal. Disord. – 1998. – Vol. 12, № 3. – Р. 226-246.
282. Quinton D., Gulliver L., Rutter M. A 15-20 year follow-up of adult psychiatric patients. Psychiatric disorder and social functioning // The British Journal of Psychiatry.-1995.- vol. 167. – p. 315-323.
283. Rank O. The trauma of birth. – N.Y.: Harcourt Brace & Co., Inc., 1929.
284. Rodrigues T.A., Del Porto J.A. Comorbidity of obsessive-compulsive disorder and personality disorders. A Brazilian controlled study // Psychopathology. – 1995. – Vol. 28, № 6. – Р. 322-329/
285. Ruchkin V.V., Eisemann M., Hagglof B. Coping styles and psychosomatic problems: are they related? // Psychopathology. – 2000. – Vol. 33, № 5. – Р. 235-239.
286. Ryle, A. The structure and development of borderline personality disorder: a proposed model // Brit. J. Psychiatry. – 1997. – Vol. 170, № 2. – Р. 82-87.
287. Samuels J., Nestadt G., Bienvenu J.O. et al. Personality disorders and normal personality dimensions in obsessive—compulsive disorder // Br. J. Psychiatr. – 2000. – Vol. 177, № 6. – Р. 457-462.
288. Sander A.M., Roebuck T.M., Struchen M.A., Sherer M., High W.M. Jr. Long-term maintenance of gains obtained in postacute rehabilitation by persons with traumatic brain injury // J. Head Trauma Rehabil. – 2001. – Vol. 16, № 4. – P. 356-373.
289. Sanderson W.C., Wetzler S., Beck A.T., Betz F. Prevalence of personality disorders among patients with anxiety disorders // Psychiatry Res. – 1994. – Vol. 51, № 2. – Р. 167-174.
290. Schaie K. W., Parham J. A. Stability of adult personality traits: fact or fable? // J. Perspectives and Social Psychol. – 1976. – Vol. 34, № 1. - P. 146-158.
291. Schaie K. W., Parham J. A. Stability of adult personality traits: fact or fable? - J. Perspectiv. Soc. Psychol. – 1976. – Vol. 34, № 1. – P. 146-158.
292. Scheibe G., Albus M. Analysis of prognostic factors of course panic disorder in 5-year prospective follow-up // J. Affect. Disord. – 1996. – Vol.41, № 6. – Р. 111-116.
293. Schneider W, Klauer T, Freyberger HJ, Hake K, von Wietersheim J. Axis I "illness experience and treatment preconditions" of operational psychodynamic diagnosis // Psychother Psychosom Med Psychol 2000 Dec;50(12):454-63
294. Schnyder U., Moergeli H., R. Klaghofer R., Buddeberg C. Incidence and Prediction of Posttraumatic Stress Disorder Symptoms in Severely Injured Accident Victims // Am. J. Psychiatry, 2001. – Vol. 158, № 4. – Р. 600-604.
295. Schwartz M. A., & Wiggins О. Р. Diagnosis and ideal types: A contribution to psychiatric classification // Comprehensive Psychiatry. – 1987. - № 28. – Р. 277-291.
296. Schwarzer R. Generalized self-efficacy: Assessment of a personal coping resource // Diagnostica. – 1994. – Vol. 40, № 2. – Р. 105-123.
297. Seiffge-Krenke I. Causal links between stressful events, coping style, and adolescent symptomatology // J. Adolesc. – 2000. – Vol. 23, № 6. – Р. 675-691.
298. Seivewright H., Tyrer P., Johnson T. Change in personality status in neurotic disorders // Lancet. – 2002. – Vol. 29, № 6. – Р. 2253-2254.
299. Seivewright H., Tyrer P., Johnson T. Prediction of outcome in neurotic disorder: a 5-year prospective study // Psychol. Med. – 1998. – Vol. 28, № 5. – Р. 1149-1157.
300. Seligman L. Selecting effective treatments: A comprehensive systematic guide to treating adult mental disorders. – San Francisco: Jossey-Bass, 1990.
301. Servant D. What role does psychosocial environment play in anxiety? // Encephale. – 1998. – Vol. 24, № 3. – Р.: 235-241.
302. Shelton R.C., Davidson J., Yonkers K.A. et al. The undertreatment of dysthymia // J. Clin. Psychiatry. – 1997. – Vol. 58, № 2. – Р. 59-65.
303. Skodol A.E., Oldham J.M., Hyler S.E., Stein D.J., Hollander E., Gallaher P.E., Lopez A.E. Patterns of anxiety and personality disorder comorbidity // J. Psychiatr. Res. – 1995. – Vol. 29, № 5. – Р. 361-374.
304. Slaveny P.R., Mc Hugh P.H. The hysterical personality // Arch. Gen. Psychiatry. – 1974. – Vol. 30, № 3. – p. 325 – 329.
305. Soldz S., Vaillant G.E. A 50-year longitudinal study of defense use among inner city men: a validation of the DSM-IV defense axis // J. Nerv. Ment. Dis. – 1998. – Vol. 186, № 2. – Р.104-111.
306. Soloff P. Special feature: psychobiologic perspectives on treatment of personality disorders // J. Personal. Disord. – 1997. – Vol.11, № 4. – Р. 336-344.
307. Steinhausen H.C., Meier M., Angst J. The Zurich long-term outcome study of child and adolescent psychiatric disorders in males // Psychol. Med. – 1998. – Vol. 28, № 2. – Р. 375-383.
308. Stern J., Murphy M., Bass C. Personality disorders in patients with somatisation disorder. A controlled study // Br. J. Psychiatry. – 1993. – Vol. 163. – P.785-789.
309. Stewart S.M., Schwarzer R. Stability of coping in Hong Kong medical students: A longitudinal study // Personality and Individual Differences. – 1996. – Vol. 20, № 2. – Р. 245-255.
310. Stone M.H. Long-term outcome in personality disorders // Brit. J. Psychiatry. – 1993. – Vol.162. – P. 299-313.
311. Sullivan H.S. Conception of modern psychiatry. – Washington, 1947.
312. Sundance P., Cope N. The Long-Term Impact of Acquired Brain Injury: What the Literature Does Not Report // Brain Inj. – 1998. – Vol. 2, № 4. – Р. 166-175.
313. Svanborg P., Mattila-Evenden M., Gustavsson P.J., Uvnas-Moberg K., Asberg M. Associations between plasma glucose and DSM-III-R cluster B personality traits in psychiatric outpatients // Neuropsychobiology. – 2000. – Vol. 41, № 2. – Р. 79-87.
314. Taylor H.G., Yeates K.O., Wade S.L., Drotar D., Stancin T., Minich M. A prospective study of short- and long-term outcomes after traumatic brain injury in children: Behavior and achievement // Neuropsychology. – 2002. – Vol. 16, № 2. – Р. 15-27.
315. The WPA Dysthymia Working Group. Dysthymia in clinical practice // Br. J. Psychiatr. – 1995. – Vol. 166, № 5. – Р. 174-183.
316. Thomae H. The Concept of Development and Life-Span Developmental Psychology // Life-Span Development and Behavior.- N. Y., 1979. – Vol. 2. – Р. 282—312.
317. То11е R.. Katamnestische Untersuchungen zur Biographie abnormaler Personlickeiten. - Berlin, 1966.
318. Torgersen S., Lygren S., Oien P.A. et. al. A twin study of personality disorders // Compr. Psychiatry. – 2000. – Vol. 41, №6. – Р. 416-425.
319. Tyrer P., Alexander J. Classification of personality disorder // Brit. J. Psychiatry. – 2001. – Vol. 179, № 6. – P. 81 – 84.
320. Tyrer P., Johnson T. Establishing the severity of personality disorder // Am. J. Psychiatr. – 1996. – Vol. 153, № 12. – Р. 1593-1597.
321. Upmark M., Lundberg I., Sadigh J., Allebeck P., Bigert C. Psychosocial characteristics in young men as predictors of early disability pension with a psychiatric diagnosis // Soc. Psychiatry Psychiatr. Epidemiol. – 1999. – Vol. 34, № 10. – Р. 533-540.
322. Van Reekum R., Bolago I., Finlayson M.A., Garner S., Links P.S. Psychiatric disorders after traumatic brain injury // Brain Inj. – 1996. – Vol. 10, № 5. – Р. 319-327.
323. van Velzen C.J., Emmelkamp P.M., Scholing A. Generalized social phobia versus avoidant personality disorder: differences in psychopathology, personality traits, and social and occupational functioning // J. Anxiety Disord. – 2000. – Vol.14, № 4. – Р. 395-411.
324. Vetter P., Koller O. Clinical and psychosocial variables in different diagnostic groups: their interrelationships and value as predictors of course and outcome during a 14-year follow-up // Psychopathology. – 1996. – Vol. 29, № 3. – Р. 159-168.
325. Viguier D, Dellatolas G, Gasquet I, Martin C, Choquet M. A psychological assessment of adolescent and young adult inpatients after traumatic brain injury // Brain Inj. – 2001. – Vol. 15, № 3. – Р. 263-71.
326. Viguier D., Dellatolas G., Gasquet I. et al. A psychological assessment of adolescent and young adult inpatients after traumatic brain injury // Brain Inj. – 2001. – Vol. 15, № 3. – Р. 263-271.
327. Viinamaki H., Niskanen L., Jaaskelainen J. et al. Factors predicting psychosocial recovery in psychiatric patients // Acta Psychiatr. Scand. – 1996. – Vol. 94, № 5. – P. 365-371.
328. Vollrath M, Torgersen S, Alnaes R. Neuroticism, coping and change in MCMI-II clinical syndromes: test of a mediator model // Scand. J. Psychol. – 1998. – Vol. 39, № 1. – Р. 15 – 24.
329. Vollrath M., Alnaes R., Torgersen S. Coping styles predict change in personality disorders // J. Personal Disord. – 1998. – Vol. 12, № 3. – Р. 198-209.
330. Weissman M.M., Olfson M., Gameroff M.J. et al. A Comparison of Three Scales for Assessing Social Functioning in Primary Care // Am. J. Psychiatr. – 2001. – Vol. 158, № 3. – Р. 467-473.
331. Welner A., Liss J.L., Robins E. Personality disorder: Part II. Follow-up // Brit. J. Psychiatry. – 1974. – Vol. 124, № 4. – Р. 460 – 468.
309. Werhun C.D., Cox B.J. Levels of anxiety sensitivity in relation to repressive and self-deceptive coping styles // J. Anxiety Disord. – 1999. – Vol. 13, № 6. – Р. 601-609.
310. Westen D., Harnden-Fischer J. Personality Profiles in Eating Disorders: Rethinking the Distinction Between Axis I and Axis II // Am. J. Psychiatry. – 2001. – Vol. 158, № 4. – Р. 547-562.
311. Westen D., Shedler J. A prototype matching approach to diagnosing personality disorders: toward DSM-V // J. Pers. Disord. – 2000. – Vol. 14, № 2. – Р. 109-126.
312. Widiger T.A. Personality disorders in the 21st century. // J. Personal. Disord. – 2000. – Vol., № 1. – Р. 3-16.
313. Widiger T.A., Costa P.T. Jr. Personality and personality disorders // J. Abnorm. Psychol. – 1994. – Vol. 103, № 1. – Р. 78-91.
314. Wilberg T., Karterud S., Urnes O., Pedersen G., Friis S. Outcomes of poorly functioning patients with personality disorders in a day treatment program // Psychiatr. Serv. – 1998. – Vol. 49, № 11. – Р. 1462-1467.
315. Winston A.P. Recent developments in borderline personality disorder // Advances in Psychiatric Treatment. – 2000. – Vol. 6. – P. 211-217.
316. Wunderlich U., Bronisch .T., Wittchen H.U. Comorbidity patterns in adolescents and young adults with suicide attempts // Eur. Arch. Psychiatry. Clin. Neurosci. – 1998. - Vol. 248, № 2. - Р. 87-95.
317. Yeates K.O., Taylor H.G., Drotar D. et al. Pre-injury family environment as a predictor of neurobehavioral outcomes following pediatric traumatic brain injury // J. Internation. Neuropsychol. Soc. – 1997. – Vol. 3, № 1. – Р. 617-630.
318. Zencius A.H., Wesolowski M.D. Is the social network analysis necessary in the rehabilitation of individuals with head injury? // Brain. Inj. – 1999. - Vol. 13, № 9. – Р. 723-727.
319. Zoccolillo M. Co-occurrence of conduct disorder and its adult outcomes with depressive and anxiety disorders: a review // J. Am. Acad. Child. Adolesc. Psychiatr. – 1992. – Vol. 31, № 3. – Р. 547-556.
Приложения
Приложение 1
КАРТА КАТАМНЕСТИЧЕСКОГО ИССЛЕДОВАНИЯ
I. Паспортные данные
1. В/звание, Ф.И.О. пациента
2. Дата рождения
3. Месяц и год призыва на ВС
4. Месяц и год увольнения из ВС
5. Должность в период службы и род войск
II. Анамнестические сведения
1. Наследственность: шизофрения (1), МДП (2), эпилепсия (3), алкоголизм (4), суициды (5), характерологические особенности (6), другое (7)
2. Кто из родственников болен: мать (1), отец (2), оба родителя (3), сибсты (4)
3. Беременность: токсикоз (1), вирусные инфекции (2), психотравмы (3), другое (4)
4. Патология родов: Да (1), Нет (0)
5. Перенесенные заболевания: ЗЧМТ (1), церебральные инфекции (2), частые простудные заболевания (3), нервно-психические расстройства детского возраста (4), другое (5)
6. Развитие: обычное (1), задержка (2), инфантилизм (3), акселерация (5), другое (6)
7. Способности в обучении: блестящие (1), успешность в обучении (2), отставание (3), дублирование (4), другое (5)
8. Личность: возбудимая (1), астеническая (2), истерическая (3), паранойяльная (5), шизоидная (6), инфантилизм (7)
9. Условия и особенности воспитания: без особенностей (1), потворствующая гиперопека (2), доминирующая гиперопека (3), гипоопека и безнадзорнотсь (4)
10. Причины, приведшие к госпитализации: глумления сослуживцев (1), неверность девушки (2), неблагополучные события в родительской семье (3), непереносимость условий военной службы (4), конфликты с сослуживцем и командованием (5), боязнь ответственности за совершенный проступок (6), другое (7)
11. Реагирование в конфликтных ситуациях: интрапунитивное (1), экстрапунитивное (2), импунитивное (3), смешанное (4)
II. Феноменологическая ось
1. Диагноз выписки: (по МКБ-10)
2. нозологический
3. Ведущий синдром: депрессивный (1), астено-депрессивный (2), тревожно-депрессивный (3), истеро-депрессивный (4), истерический (5), эмоционально-волевой неустойчивости (6), ипохондрический (7), обсессивно-фобический (8), галлюцинаторно-бредовые и аффективно-бредовые (9)
4. Диагноз катамнестически (нозологический и по МКБ-10)
5. Ведущий синдром депрессивный (1), астено-депрессивный (2), тревожно-депрессивный (3), истеро-депрессивный (4), истерический (5), эмоционально-волевой неустойчивости (6), ипохондрический (7), обсессивно-фобический (8), галлюцинаторно-бредовые и аффективно-бредовые (9)
III. Социальная адаптация
| До призыва | в настоящее время | ||
| 1. | Профессия (специальность) | ||
| 2. | Сколько месяцев в предшествующем периоду исследования году пациент работал по специальности | ||
| 3. | Сколько лет пациент работал в этой области | ||
| 4. | Семейное положение: женат (1), вдовец (2), разведен (3), гражданский брак (4), никогда не был женат (5) | ||
| 5. | Приводы в милицию (да – 1, нет – 0) | ||
| 6. | Злоупотребление психоактивными веществами: нет (0), алкоголь (1), каннабиоиды (2), опиаты (3), психостимуляторы (4), токсические летучие вещества (5), другие (6), полисубстантное злоупотребление (7) | ||
| 7. | Попытки самоубийства: нет (0), демонстративные (1), повторные (2), истинные (3) | ||
| 8. | Обращения к психиатру (психоневрологу) (да – 1, нет – 0) | ||
| 9. | Образование: 11 классов и менее (1), 8 классов и ПТУ, 10 классов и ПТУ (2), среднее – специальное (техникум), незаконченное высшее (3), высшее (4), высокое (два высших, ординатура, аспирантура, и пр.) (5) | ||
| 10. | Работа (учеба): в течение длительного времени не работает (1), не работает периодически (без объективных причин) (2), характер работы не соответствует образованию (без достаточной материальной компенсации) либо категорически не устраивает больного (3), благополучный профессиональный статус (4), высокопродуктивное, творческое отношение к работе (5) | ||
| 11. | Семейные отношения: крайнее неблагополучие (1), отчетливое неблагополучие (2), "неустойчивое равновесие" (3), благополучное положение (4), "полная гармония" (5) | ||
| 12. | Межличностные отношения: "жизнь в себе" (1), общение в значительной степени определяется ситуационно значимыми факторами либо болезненными мотивами (2), субъективно переживаемая недостаточность общения либо объективно узкий круг общения (3), благополучное положение (4), широкий круг эмоционально дифференцированных контактов (5) | ||
| 13. | Досуг: полностью определяется спецификой болезненного процесса (1), отчетливо изменен заболеванием (2), незначительное сужение круга интересов (3), соответствует образовательному уровню и преморбидному личностному потенциалу (4), глубокие (или разнообразные) увлечения (5) | ||
| 14. | Общее отношение к жизни: отчетливые суицидные установки или намерения (1), устойчивые отчетливая апатия, глубокий пессимизм (2), преходящие ситуационно или психогенно обусловленные безучастность, равнодушие, отчаяние и т. п. (3), типичное для социума больного (4), оптимистичный (но адекватный) и деятельный подход (5) | ||
IV. Уровневая ось
| До призыва | При увольнении | катамнез | ||
| 15. | Выраженность психических расстройств по шкале "GAF" | |||
| 16. | Выраженность психических расстройств по тесту НПА | |||
| 17. | Выраженность психических расстройств по тесту СОС |
V.Функциональная ось
| до призыва | при увольнении | катамнез | ||
| 18. | Тип приспособительного поведения: конструктивный (1), регрессивный (2), дезадаптивный (3), неопределенный (4) | |||
VI. Исход
1. Тип адаптации: устойчивая адаптация (1), неустойчивая адаптация (2), парциальная адаптация (3), дезадаптация (4)
2. Вид диспансерного учета
3. Группа инвалидности
Приложение 2
СХЕМА ОЦЕНКИ ВЫРАЖЕННОСТИ РАССТРОЙСТВ (по шкале "GAF")Укажите наиболее низкий уровень функционирования пациента в течение последней недели, ориентируясь на самые низкие показатели его состояния за данный период времени. Например, больному, чье "поведение в значительной степени обусловлено бредом", следует присвоить индекс в промежутке 21 – 30, несмотря на то, что выявляются и "грубые нарушения в нескольких сферах функционирования" (индекс 31 – 40). Используйте, при необходимости, промежуточные значения (35, 58, 63 и т.д.). Оценивайте именно текущее состояние, не ориентируясь на соображения прогноза, предшествующую диагностику, этиологию расстройств, проводимое лечение и другие факторы. Не учитывайте нарушений, обусловленных соматическими заболеваниями или "объективными обстоятельствами".
БАЛЛЫ ПРИМЕРНАЯ ХАРАКТЕРИСТИКА СОСТОЯНИЯ81-90 Отсутствие симптомов или минимальное неблагополучие (например, незначительная тревога перед экзаменом); высокая межличностная, профессиональная и социальная активность; заинтересованность и вовлеченность в широкий круг деятельности; общая удовлетворенность жизнью; не более, чем ежедневные "бытовые" проблемы (например, периодические размолвки в семье).
71-80 Если симптомы отмечаются, они являются преходящими и ожидаемыми реакциями на психотравмирующие воздействия (например, затруднение концентрации внимания после ссоры); не более, чем легкое нарушение функционирования в межличностной, профессиональной или учебной сферах (например, временное отставание в учебе).
61-70 Незначительно выраженная симптоматика (например, сниженное настроение или легкая бессонница) или определенные затруднения в работе, учебе, межличностных взаимоотношениях, и т.д. (эпизодические прогулы занятий или мелкие кражи у своих родителей), однако, в целом, функционирование вполне достаточное, сохранены значимые межличностные связи, а большинство неспециалистов не будут относиться к такому человеку, как к больному.
51-60 Умеренно выраженная симптоматика (например, аффективная сглаженность, вязкость мышления, приступы фобий) или отчетливые затруднения в социальном функционировании (ограниченный круг друзей, частые конфликты на работе).
41-50 Любая отчетливо выраженная симптоматика или нарушение функционирования, которые по мнению большинства клиницистов, безусловно будут требовать внимания или лечения (например, суицидные приготовления, выраженные обсессии и навязчивые действия, частые приступы тревоги, компульсивное пьянство, грубое антисоциальное поведение).
31-40 Грубые нарушения в нескольких сферах функционирования, таких как работа или семейные взаимоотношения; отчетливая патология мышления или настроения (например, женщина в депрессии игнорирует семью, неспособна к домашней работе); некоторая неадекватность отражения окружающего либо затруднения при общении с больным (например, речь, временами, неуместная и невразумительная).
21-30 Неспособность к деятельности почти во всех областях (например, пребывание в постели весь день); или поведение в значительной степени обусловлено бредом либо галлюцинациями; или выраженные затруднения при общении с больным (периодами не доступен контакту); или отчетливо неадекватное поведение.
11-20 Нуждается в индивидуальном наблюдении для предупреждения агрессии или самоповреждений либо для выполнения простейших гигиенических процедур (например, повторные суицидные попытки, периоды ажитации или маниакального возбуждения; неопрятность) или резкие затруднения в общении (бессвязность мышления или мутизм).
1-10 Нуждается в постоянном наблюдении в течение нескольких дней для предотвращения самоповреждений или агрессии; или не предпринимает никаких попыток для выполнения простейших гигиенических процедур; или истинная суицидная попытка с отчетливым желанием смерти.
Приложение 3
КАРТА СУБЪЕКТИВНОЙ ОЦЕНКИ СОСТОЯНИЯФ.И.О._______________________ Дата_______________
| 1. Самочувствие | ||
| Очень плохое | 2 1 0 1 2 | Очень хорошее |
| 2. Настроение | ||
| Очень плохое | 2 1 0 1 2 | Очень хорошее |
| 3. Физический тонус | ||
| Обессиленный | 2 1 0 1 2 | Полный сил |
| 4. Стремление к деятельности | ||
| Совершенно отсутствует | 2 1 0 1 2 | Очень сильное |
| 5. Отношение к происходящему | ||
| Выраженное безразличие | 2 1 0 1 2 | Выраженная заинтересованность |
| 6. Сон | ||
| Очень плохой | 2 1 0 1 2 | Очень хороший |
| 7. Память | ||
| Плохая | 2 1 0 1 2 | Хорошая |
| 8. Работоспособность | ||
| Очень низкая | 2 1 0 1 2 | Очень высокая |
| 9. Внимание | ||
| Очень плохое | 2 1 0 1 2 | Очень хорошее |
| 10. Планы на будущее | ||
| Пессимистические | 2 1 0 1 2 | Оптимистические |
| 11. Головные боли | ||
| Очень сильные | 2 1 0 1 2 | Отсутствуют |
Приложение 4
| Таблица 1 Распределение больных по нозологической и синдромальной структуре при выписке из стационара | ||||||||||||||
| Группырасстройств | Варианты синдромов | |||||||||||||
| Депрессивный | Астено-депрессивный | Тревожно- фобический | Истеродепрессивный | Истерический | Эмоционально-волевой неустойчивости | Всего | ||||||||
| Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | |
| Невротические расстройства | 7 | 14.6 | 21 | 43.6 | 7 | 14.6 | 12 | 25.0 | 1 | 2.1 | 0 | 0 | 48 | 41.4 |
| Расстройства личности | 1 | 2.1 | 1 | 2.1 | 0 | 0 | 12 | 25.0 | 3 | 6.3 | 31 | 64.6 | 48 | 41.4 |
| Органическое психические расстройства | 2 | 10.0 | 8 | 40.0 | 2 | 10.0 | 2 | 10.0 | 0 | 0 | 6 | 30.0 | 20 | 17.2 |
| Всего | 10 | 8.6 | 30 | 25.9 | 9 | 7.8 | 26 | 22.4 | 4 | 3.4 | 37 | 31.9 | 116 | 100 |
| Таблица 3 Структура окончательных диагнозов в катамнезе больных | ||||||||
| Диагноз при катамнестическом обследовании | Диагноз при выписке из стационара | |||||||
| Невротические расстройства | Личностная патология | Органические Психические расстройства | Всего | |||||
| Абс | % | Абс | % | Абс | % | Абс | % | |
| Здоров | 22 | 45.8* | 21 | 43.8* | 4 | 20.0 | 47 | 40.5 |
| Невротические расстройства | 9 | 18.8 | 3 | 6.3 | 0 | 0 | 13 | 11.2 |
| Расстройства личности | 11 | 22.9 | 18 | 37.5 | 0 | 0 | 28 | 24.1 |
| Органические пограничные психические расстройства | 0 | 0* | 1 | 2.1* | 12 | 60.0 | 13 | 11.2 |
| Расстройства психотического регистра | 3 | 6.3 | 5 | 10.4 | 4 | 20.0 | 12 | 10.3 |
| Болезни зависимости | 3 | 6.3 | 0 | 0 | 0 | 0 | 3 | 2.6 |
| Всего | 48 | 100 | 48 | 100 | 20 | 100 | 116 | 100 |
* - достоверность различий с группой органических психических расстройств p<0.05
Таблица 7 Синдромологическая структура пограничных психических расстройств у обследованных больных
| Варианты синдромов при катамнестическом обследовании | Варианты синдромов на момент выписки | |||||||||||||
| Депрессивный | Астено-депрессивный | Тревожно- фобический | Истеро-депрессивный | Истерический | Эмоционально-волевой неустойчивости | Всего | ||||||||
| Абс | % | Абс | % | Абс | % | Абс | % | Абс | % | Абс | % | Абс | % | |
| Депрессивный | 0 | 0 | 0 | 0 | 0 | 0 | 2 | 7.7 | 0 | 0 | 0 | 0 | 2 | 1.7 |
| Астено-депрессивный | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 |
| Тревожно-фобический | 0 | 0 | 5 | 16.7 | 2 | 22.2 | 2 | 77 | 0 | 0 | 1 | 2.7 | 10 | 8.6 |
| Истеро-депрессивный | 2 | 20 | 0 | 0 | 1 | 11.1 | 2 | 7.7 | 1 | 25.0 | 0 | 0 | 6 | 5.1 |
| Истерический | 0 | 0 | 1 | 3.3 | 0 | 0 | 0 | 0 | 0 | 0 | 2 | 5.4 | 3 | 2.6 |
| Эмоционально-волевой неустойчивости | 0 | 0 | 6 | 20.0 | 0 | 0 | 4 | 15.4 | 0 | 0 | 17 | 45.9 | 27 | 23.3 |
| Ипохондрический | 0 | 0 | 4 | 13.3 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 0 | 4 | 3.4 |
| Обсессивный | 0 | 0 | 1 | 3.3 | 2 | 22.2 | 0 | 0 | 0 | 0 | 0 | 0 | 3 | 2.6 |
| Галлюцинаторно-бредовые и аффективно-бредовые синдромы | 0 | 0 | 1 | 0 | 4 | 44.4 | 0 | 0 | 2 | 50.0 | 5 | 13.5 | 12 | 10.3 |
| Синдромы зависимости | 0 | 0 | 0 | 0 | 0 | 0 | 2 | 7.7 | 0 | 0 | 0 | 0 | 2 | 1.7 |
| Отсутствие синдрома | 8 | 80 | 12 | 40.0 | 0 | 0 | 14 | 53.8 | 1 | 25.0 | 12 | 32.4 | 47 | 40.5 |
| Всего | 10 | 8.6 | 30 | 25.9 | 9 | 7.8 | 26 | 22.4 | 4 | 3.4 | 37 | 31.9 | 116 | 100 |
Таблица 12 Социальная адаптация в катамнезе больных с различной синдромальной структурой пограничных расстройств (в баллах)
| Варианты синдромов при выписке | Показатели социальной адаптации | ||||||
| О | СО | ПО | МО | Д | ООЖ | ИП | |
| Депрессивный | 2.1+0.6 | 2.8+0.9 3 | 3.2+1.0 6 | 3.1+0.6 3 | 3.6+0.6 3,5,6 | 3.1+0.5 | 3.0+0.6 3,6 |
| Астено-депрессивный | 2.3+0.4 6 | 3.0+0.3 3,6 | 2.9+0.5 6 | 2.9+0.3 3 | 3.0+0.4 3 | 3.1+0.3 3,4,6 | 2.8+0.3 3,6 |
| Тревожно-фобический | 2.4+0.6 6 | 1.8+0.5 1,2,4,6 | 2.4+1.3 | 2.1+0.3 | 2.0+0.4 1,2,4,6 | 2.6+0.4 4,5,6 | 2.2+0.4 1,2,4 |
| Истеро-депрессивный | 2.3+0.3 6 | 2.8+0.4 3,6 | 2.9+0.5 6 | 3.0+0.3 3 | 3.0+0.4 3 | 3.6+0.3 | 2.9+0.3 3,6 |
| Истерический | 2.0+1.8 | 2.3+0.8 | 2.0+2.3 | 2.5+0.9 | 2.5+0.9 | 3.3+0.8 | 2.4+0.9 |
| Эмоционально-волевой неустойчивости | 1.6+0.3 | 2.3+0.2 2,3,4 | 1.9+0.4 | 2.7+0.3 3 | 2.8+0.4 3 | 3.5+0.2 | 2.5+0.2 1,2,4 |
Примечание: О – образование, СО – семейные отношения, ПО – производственные отношения, МО – межличностные отношения, Д – досуг, ООЖ – общее отношение к жизни, ИП – интегральный показатель социальной адаптации;
1 - различия с группой больных с депрессивным синдромом p<0,05;
2 - различия с группой больных с астено-депрессивным синдромом p<0,05;
3 - различия с группой больных с тревожно-депрессивным синдромом p<0,05;
4 - различия с группой больных с истеро-депрессивным синдромом p<0,05;
5 - различия с группой больных с истерическими синдромом p<0,05;
6 - различия с группой больных с синдромом эмоционально-волевой неустойчивости p<0,05
Таблица 13Распределение больных по выраженности психических расстройств
| Диапазоны выраженности психических расстройств по шкале "GAF" (баллы) | Диагноз при выписке из стационара | |||||||||||||||||
| Невротические расстройства | Личностные расстройства | Органические психические расстройства | ||||||||||||||||
| Поступление | Выписка | Катамнестически | Поступление | Выписка | Катамнестически | Поступление | Выписка | Катам-нестически | ||||||||||
| Абс | % | Абс | % | Абс | % | Абс | % | Абс | % | Абс | % | Абс | % | Абс | % | Абс | % | |
| <31 | 19 | 39,6 | 0 | 0 | 1 | 2.1 | 16 | 33.3 | 0 | 0 | 0 | 0 | 2 | 10.0 | 0 | 0 | 0 | 0 |
| 31 – 40 | 0 | 0 | 0 | 0 | 2 | 4.2 | 0 | 0 | 0 | 0 | 5 | 10.4 | 0 | 0 | 0 | 0 | 3 | 15.0 |
| 41 – 50 | 6 | 12.5 | 0 | 0 | 8 | 16.7 | 25 | 52.8 | 21 | 43.6 | 8 | 16.7 | 8 | 40.0 | 4 | 20.0 | 7 | 35.0 |
| 51 – 60 | 23 | 47.9 | 14 | 29.2 | 7 | 14.6 | 7 | 14.6 | 17 | 35.4 | 11 | 22.9 | 10 | 50.0 | 10 | 50.0 | 4 | 20.0 |
| 61 – 70 | 0 | 0 | 30 | 62.5 | 10 | 20.8 | 0 | 0 | 9 | 18.8 | 12 | 25.0 | 0 | 0 | 4 | 20.0 | 2 | 10.0 |
| 71 – 80 | 0 | 0 | 4 | 8.3 | 12 | 25.0 | 0 | 0 | 1 | 2.1 | 11 | 22.9 | 0 | 0 | 2 | 10.0 | 3 | 15.0 |
| >80 | 0 | 0 | 0 | 0 | 8 | 16.7 | 0 | 0 | 0 | 0 | 1 | 2.1 | 0 | 0 | 0 | 0 | 1 | 5.0 |
| Итого | 48 | 100 | 48 | 100 | 48 | 100 | 48 | 100 | 48 | 100 | 48 | 100 | 20 | 100 | 20 | 100 | 20 | 100 |
Таблица 15 Показатели выраженности психических расстройств у больных с различной синдромальной структурой
| Варианты синдромов Психических расстройств | Выраженность психических расстройств по шкале "GAF" | |||
| При поступлении | При выписке | Динамика состояния | При катамнестическом обследовании | |
| Депрессивный X X min X max | 44.40+12,48 12 57 | 65.40+4.92 4, 5, 66 53 73 | 21.00+13.80 6 47 | 71.10+11.26 3, 55, 6 43 88 |
| Астено-депрессивный X X min X max | 29.33+13,72 12 58 | 61.37+2.615, 66 52 76 |
22.47+5.34 6 6 44 | 61.00+6.35 3 18 82 |
| Тревожно-фобический X X min X max | 34.78+9.89 4 12 53 | 59.22+6.0966 46 67 |
29.89+17.14 66 3 54 | 44.33+8.96 11,2,44,6 34 62 |
| Истеро-депрессивный X X min X max | 42.58+6.04 3, 6 13 57 | 60.04+2.611, 66 47 72 | 17.46+5.74 4 51 | 65.19+5.43 33, 5, 66 43 85 |
| Истерический X X min X max | 32.00+29.85 16 52 | 54.00+15.04 1, 2 47 67 | 22.00+21.03 3 31 | 48.00+28.64 1, 4 33 69 |
| ЭВН X X min X max | 36.24+4.88 4 12 53 | 52.14+2.18 11, 22, 33, 44, 55 45 67 | 15.89+5.27 2 48 | 55.00+4.21 1, 3, 44 32 77 |
Примечание: 1 – достоверность различий с депрессивным синдромом p<0.05
11 – достоверность различий с депрессивным синдромом p<0.005
2 – достоверность различий с астено-депрессивным синдромом p<0.05
22 – достоверность различий с астено-депрессивным синдромом p<0.005
3 – достоверность различий с тревожно-депрессивным синдромом p<0.05
33 – достоверность различий с тревожно-депрессивным синдромом p<0.005
4 – достоверность различий с истеро-депрессивным синдромом p<0.05
44 – достоверность различий с истеро-депрессивным синдромом p<0.005
5 – достоверность различий с истерическим синдромом p<0.05
55 – достоверность различий с истерическим синдромом p<0.005
6 – достоверность различий с синдромом ЭВН p<0.05
66 – достоверность различий с синдромом ЭВН p<0.005
Таблица 19 Структура окончательных диагнозов в катамнезе больных с различной выраженностью расстройств при поступлении в стационар
| Диагноз при поступлении в стационар | Выраженность Расстройств по шкале "GAF" | Диагноз при катамнестическом обследовании | |||||||||||
| Невротические расстройства | Расстройства личности | Органические непсихотические расстройства | Практически здоров | Психотические расстройства | Аддиктивные расстройства | ||||||||
| Баллы | Абс | % | Абс | % | Абс | % | Абс | % | Абс | % | Абс | % | |
| Невротические расстройства | >50 | 4 | 16.7 | 3 | 12.5 | 0 | 0 | 16 | 66.7 | 0 | 0 | 1 | 4.2 |
| 40-50 | 2 | 33.3 | 2 | 33.3 | 0 | 0 | 2 | 11.1 | 0 | 0 | 0 | 0 | |
| <40 | 3 | 16.7 | 6 | 33.3 | 0 | 0 | 4 | 22.2 | 3 | 16.7 | 2 | 11.1 | |
| Расстройства личности | >50 | 1 | 12.5 | 1 | 12.5 | 0 | 0 | 6 | 75.0 | 0 | 0 | 0 | 0 |
| 40-50 | 0 | 0 | 12 | 48.0 | 1 | 4.0 | 9 | 36.0 | 3 | 12.0 | 0 | 0 | |
| <40 | 2 | 13.3 | 5 | 33.3 | 0 | 0 | 6 | 40.0 | 2 | 13.3 | 0 | 0 | |
| Органические психические расстройства | >50 | 0 | 0 | 0 | 0 | 4 | 40.0 | 4 | 40.0 | 2 | 20.0 | 0 | 0 |
| 40-50 | 0 | 0 | 0 | 0 | 6 | 75.0 | 0 | 0 | 2 | 25.0 | 0 | 0 | |
| <40 | 0 | 0 | 0 | 0 | 2 | 100 | 0 | 0 | 0 | 0 | 0 | 0 | |
Таблица 20 Структура окончательных диагнозов в катамнезе больных с различной выраженностью расстройств при выписке из стационара
| Диагноз при выписке из стационара | Выраженность расстройств по шкале "GAF" | Диагноз при катамнестическом обследовании | |||||||||||
| Невротические расстройства | Расстройства личности | Органические непсихотические расстройства | Практически здоров | Психотические расстройства | Аддиктивные расстройства | ||||||||
| Баллы | Абс | % | Абс | % | Абс | % | Абс | % | Абс | % | Абс | % | |
| Невротические расстройства | >70 | 1 | 25.0 | 1 | 25.0 | 0 | 0 | 2 | 50.0 | 0 | 0 | 0 | 0 |
| 60-70 | 7 | 28.0 | 3 | 12.0 | 0 | 0 | 14 | 56.0 | 0 | 0 | 1 | 4.0 | |
| <60 | 1 | 5.3 | 7 | 36.8 | 0 | 0 | 6 | 31.6 | 3 | 15.8 | 2 | 10.5 | |
| Расстройства личности | >70 | 0 | 0 | 0 | 0 | 0 | 0 | 2 | 100 | 0 | 0 | 0 | 0 |
| 60-70 | 1 | 12.5 | 0 | 0 | 0 | 0 | 7 | 87.5 | 0 | 0 | 0 | 0 | |
| 50-60 | 2 | 11.8 | 5 | 29.4 | 0 | 0 | 7 | 41.2 | 3 | 17.6 | 0 | 0 | |
| <50 | 0 | 0 | 13 | 61.9 | 1 | 4.8 | 5 | 23.8 | 2 | 9.5 | 0 | 0 | |
| Органические психические расстройства | >70 | 0 | 0 | 0 | 0 | 0 | 0 | 2 | 100 | 0 | 0 | 0 | 0 |
| 60-70 | 0 | 0 | 0 | 0 | 2 | 50.0 | 2 | 50.0 | 0 | 0 | 0 | 0 | |
| 50-60 | 0 | 0 | 0 | 0 | 8 | 80.0 | 0 | 0 | 2 | 20.0 | 0 | 0 | |
| <50 | 0 | 0 | 0 | 0 | 2 | 50.0 | 0 | 0 | 2 | 50.0 | 0 | 0 | |
Таблица 21 Распределение больных ППР по выраженности психических расстройств в катамнезе в зависимости от тяжести состояния при выписке из стационара
| Диагноз при выписке из стационара | Выраженность расстройств при выписке | Выраженность психических расстройств при катамнестическом обследовании | |||||||
| >70 | 60-70 | 50-60 | <50 | ||||||
| Абс | % | Абс | % | Абс | % | Абс | % | ||
| Невротические расстройства | >70 | 2 | 50.0 | 1 | 25.0 | 0 | 0 | 1 | 25.0 |
| 60-70 | 13 | 52.0 | 5 | 20.0 | 3 | 12.0 | 4 | 16 | |
| 50-60 | 5 | 26.3 | 4 | 21.1 | 5 | 26.3 | 5 | 26.3 | |
| Расстройства личности | >70 | 3 | 100 | 0 | 0 | 0 | 0 | 0 | 0 |
| 60-70 | 7 | 100 | 0 | 0 | 0 | 0 | 0 | 0 | |
| 50-60 | 2 | 11.8 | 7 | 41.2 | 5 | 29.4 | 3 | 17.6 | |
| <50 | 0 | 0 | 4 | 19.0 | 7 | 33.3 | 10 | 47.6 | |
| Органические психические расстройства | >70 | 2 | 100 | 0 | 0 | 0 | 0 | 0 | 0 |
| 60-70 | 3 | 75.0 | 1 | 25.0 | 0 | 0 | 0 | 0 | |
| 50-60 | 0 | 0 | 0 | 0 | 3 | 30.0 | 7 | 70.0 | |
| <50 | 0 | 0 | 0 | 0 | 1 | 25.0 | 3 | 75.0 | |
Таблица 24 Социальная адаптация в катамнезе больных с различной выраженностью психических расстройств при поступлении в стационар (в баллах)
| Диагноз | Выраженность расстройств по шкале "GAF" | Показатели социальной адаптации |
| ||||||
| О | СО | ПО | МО | Д | ООЖ | ИП | |||
| Баллы |
| ||||||||
| Невротические расстройства | >50 | 2.4+0.3 3 | 3.1+0.4 | 3.7+0.5 3 | 3.2+0.3 3 | 3.4+0.4 3 | 3.3+0.3 | 3.2+0.2 3 |
|
| 40-50 | 2.7+1.4 | 2.8+1.0 | 3.2+1.4 | 3.0+0.0 | 3.2+0.8 | 2.8+0.8 | 2.9+0.8 |
| |
| <40 | 1.9+0.4 | 2.6+0.4 | 2.5+0.7 | 2.6+0.5 | 2.6+0.5 | 3.1+0.3 | 2.5+0.3 |
| |
| Расстройства личности | >50 | 2.5+0.9 | 3.4+0.6 2,3 | 3.5+0.6 2,3 | 3.4+0.4 2 | 4.0+0.6 2,3 | 3.9+0.3 | 3.4+0.3 2,3 |
|
| 40-50 | 1.8+0.4 | 2.1+0.3 1,3 | 1.9+0.5 1 | 2.6+0.3 | 2.6+0.4 1 | 3.6+0.3 | 2.4+0.3 1 |
| |
| <40 | 1.8+0.5 | 2.7+0.5 1,2 | 2.1+0.7 1 | 2.8+0.4 | 2.7+0.6 1 | 3.7+0.3 | 2.6+0.4 1 |
| |
| Органические психические расстройства | >50 | 2.4+0.4 3 | 2.8+0.7 2 | 2.6+0.9 2 | 2.8+0.6 3 | 2.6+0.6 2 | 3.2+0.6 2 | 2.7+0.5 2,3 |
|
| 40-50 | 1.8+0.7 | 1.5+0.4 | 1.0+0.0 | 2.0+0.0 | 2.0+0.0 | 2.0+0.0 | 1.7+0.2 1 |
| |
| <40 | 1.0+0.0 | 2.0+0.0 | 1.0+0.0 | 3.0+0.0 | 3.0+0.0 | 3.0+0.0 | 2.2+0.0 1 |
| |
Примечание: О – образование, СО – семейные отношения, ПО – производственные отношения, МО – межличностные отношения, Д – досуг, ООЖ – общее отношение к жизни, ИП – интегральный показатель социальной адаптации;
1 – достоверность различий с соответствующей нозологической группой с выраженностью расстройств >50 баллов р<0.05
2 – достоверность различий с соответствующей нозологической группой с выраженностью расстройств 40-50 баллов р<0.05
3 – достоверность различий с соответствующей нозологической группой с выраженностью расстройств <40 баллов р<0.05
Таблица 26 Социальная адаптация в катамнезе больных с различной выраженностью психических расстройств при выписке из стационара (в баллах)
| Диагноз | Выраженность расстройств по шкале "GAF" | Показатели социальной адаптации |
| ||||||
| О | СО | ПО | МО | Д | ООЖ | ИП | |||
| Баллы |
| ||||||||
| Невротические расстройства | >70 | 3.3+0.8 2,3 | 3.8+0.8 2,3 | 4.0+2.3 2,3 | 2.8+1.5 | 3.3+1.5 | 2.8+0.8 | 3.3+0.9 3 |
|
| 60-70 | 2.4+0.4 1,3 | 2.8+0.4 1 | 3.6+0.5 1 | 3.1+0.3 | 3.2+0.4 | 3.1+0.3 | 3.0+0.3 |
| |
| <60 | 1.8+0.3 1,2 | 2.7+0.4 1 | 2.5+0.6 1 | 2.7+0.4 | 2.8+0.5 | 3.2+0.3 | 2.6+0.3 1 |
| |
| Расстройства личности | >70 | 2.5+1.4 4 | 4.0+0.0 3,4 | 3.5+1.4 4 | 3.5+1.4 4 | 4.5+1.4 3,4 | 4.0+0.0 | 3.7+0.0 3,4 |
|
| 60-70 | 2.5+0.9 4 | 3.6+0.4 3,4 | 4.0+0.0 3,4 | 3.5+0.4 3,4 | 4.5+0.4 3,4 | 4.0+0.0 4 | 3.7+0.2 3,4 |
| |
| 50-60 | 2.2+0.4 4 | 2.2+0.4 1,2 | 2.3+0.6 4 | 2.7+0.4 2 | 2.7+0.5 1,2 | 3.6+0.4 | 2.6+0.4 1,2 |
| |
| <50 | 1.3+0.3 | 2.1+0.2 1,2 | 1.4+0.3 | 2.4+0.3 1,2 | 2.3+0.3 1,2 | 3.6+0.2 2 | 2.2+0.2 1,2 |
| |
| Органические психические расстройства | >70 | 2.0+0.0 | 4.0+0.0 3,4 | 4.0+0.0 3 | 4.0+0.0 | 4.0+0.0 2,4 | 4.0+0.0 3,4 | 3.7+0.0 3,4 |
|
| 60-70 | 2.5+0.9 | 3.0+1.8 3,4 | 3.0+1.8 3,4 | 2.5+0.9 1 | 2.5+0.9 3 | 3.5+0.9 3,4 | 2.8+1.2 3,4 |
| |
| 50-60 | 2.0+0.7 4 | 1.8+0.3 1,2 | 1.2+0.3 1,2 | 2.2+0.3 1 | 2.0+0.0 4 | 2.2+0.3 1,2 | 1.9+0.2 1,2 |
| |
| <50 | 1.5+0.9 3 | 1.5+0.9 1,2 | 1.0+0.0 2 | 2.5+0.9 1 | 2.5+0.9 1,3 | 2.5+0.9 1,2 | 1.9+0.5 1,2 |
| |
Примечание: О – образование, СО – семейные отношения, ПО – производственные отношения, МО – межличностные отношения, Д – досуг, ООЖ – общее отношение к жизни, ИП – интегральный показатель социальной адаптации; 1 – различия с соответствующей нозологической группой с выраженностью расстройств >70 баллов р<0.05
2 – различия с соответствующей нозологической группой с выраженностью расстройств 60-70 баллов р<0.05
3 – различия с соответствующей нозологической группой с выраженностью расстройств 50-60 баллов р<0.05
Таблица 27 Коэффициенты корреляции между показателями социальной адаптации и выраженностью психических расстройств при поступлении в стационар
| Группы психических расстройств | Показатели социальной адаптации | ||||||
| О | СО | ПО | МО | Д | ООЖ | ИП | |
| КК | |||||||
| Невротические расстройства | 0.2 | 0.3* | 0.3* | 0.3* | 0.3* | 0.2 | 0.3* |
| Расстройства личности | 0.2 | 0.2 | 0.3* | 0.2 | 0.3* | 0.2 | 0.3* |
| Органические психические расстройства | 0.6* | 0.5* | 0.6* | 0.2 | 0.1 | 0.4* | 0.5* |
Примечание: О – образование, СО – семейные отношения, ПО – производственные отношения,
МО – межличностные отношения, Д – досуг, ООЖ – общее отношение к жизни, ИП – интегральный показатель социальной адаптации; * достоверность коэффициентов корреляции p<0.05
Таблица 28 Коэффициенты корреляции между показателями социальной адаптации и выраженностью психических расстройств при поступлении в стационар
| Группы психических расстройств | Показатели социальной адаптации | ||||||
| О | СО | ПО | МО | Д | ООЖ | ИП | |
| КК | |||||||
| Невротические расстройства | 0.4* | 0.2 | 0.3* | 0.2 | 0.2 | -0.2 | 0.3* |
| Расстройства личности | 0.5* | 0.6* | 0.7* | 0.5* | 0.7* | 0.3* | 0.7* |
| Органические психические расстройства | 0.3 | 0.8* | 0.8* | 0.5* | 0.6* | 0.7* | 0.8* |
Примечание: О – образование, СО – семейные отношения, ПО – производственные отношения, МО – межличностные отношения, Д – досуг, ООЖ – общее отношение к жизни, ИП – интегральный показатель социальной адаптации; * достоверность коэффициентов корреляции p<0.05
Таблица 29 Показатели интернальности по тесту УСК у больных с различными типами приспособительного поведения (в баллах)
| Тип приспособительного поведения | Показатели интернальности | ||||||
| Ио | Ид | Ин | Ис | Ип | Им | Из | |
| КТПП | 5.06+1.242 | 6.06+1.392,4 | 4.88+1.19 | 4.53+0,983 | 3.88+0.60 | 5.82+1.06 | 6.71+0.8922 |
| РТПП | 3.55+0.75 | 3.82+0.82 | 3.91+0.61 | 4.59+0,4333 | 3.82+0.54 | 4.91+0.764 | 4.91+0.76 |
| ДТПП | 4.71+1.03 2 | 5.29+0.452,4 | 5.43+0.842 | 6.00+0,92 | 3.29+0.88 | 5.14+0.344 | 6.29+1.082 |
| НТПП | 3.75+1.02 | 3.75+0.72 | 5.00+1.09 | 3.75+0,913 | 4.50+0.91 | 7.00+0.91 | 5.25+0.97 |
Примечание: Ио - общая интернальность, Ид - интернальность в области достижений, Ин - интернальность в области неудач, Ис - интернальность в семейных отношениях, Ип - интернальность в производственных отношениях, Им - интернальность в межличностных отношениях, Из - интернальность в отношении к здоровью, Иср - средний показатель интернальности;
2 – различия с группой регрессивного типа приспособительного поведения р<0,05;
3 – различия с группой дезадаптивного типа приспособительного поведения р<0,05;
33 – различия с группой дезадаптивного типа приспособительного поведения р<0,005;
4 – различия с группой дезадаптивного типа приспособительного поведения р<0,05.
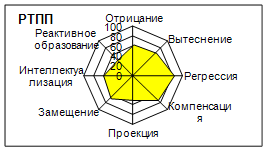

![]()
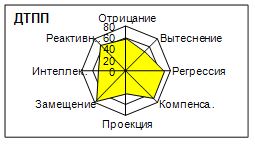
Рис. 9. Соотношение механизмов психологической защиты при различных типах приспособительного поведения
Таблица 35 Распределение больных с различной синдромологической структурой по типам приспособительного поведения на момент поступления
| Тип приспособительного поведения | Варианты синдромов | |||||||||||||
| Депрессивный | Астено-депрессивный | Тревожно-фобический | Истеро-депрессивный | Истерический | Эмоционально-волевой неустойчивости | Всего | ||||||||
| Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | |
| КТПП | 4 | 40.0 | 7 | 23.3 | 2 | 22.2 | 1 | 3.8 | 0 | 0 | 3 | 8.1 | 17 | 14.7 |
| РТПП | 3 | 30.0 | 13 | 43.3 | 7 | 77.7 | 18 | 69.2 | 2 | 50.0 | 14 | 37.8 | 57 | 49.1 |
| ДТПП | 0 | 0 | 2 | 6.7 | 0 | 0 | 4 | 15.4 | 1 | 25.0 | 18 | 48.6 | 25 | 21.6 |
| НТПП | 3 | 30.0 | 8 | 26.7 | 0 | 0 | 3 | 11.5 | 1 | 25.0 | 2 | 5.4 | 17 | 14.7 |
| Всего | 10 | 100 | 30 | 100 | 9 | 100 | 26 | 100 | 4 | 100 | 37 | 100 | 116 | 100 |
Таблица 36 Распределение больных с различной синдромологической структурой по типам приспособительного поведения на момент выписки
| Тип приспособительного поведения | Варианты синдромов | |||||||||||||
| Депрессивный | Астено-депрессивный | Тревожно-фобический | Истеро-депрессивный | Истерический | Эмоционально-волевой неустойчивости | Всего | ||||||||
| Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | |
| КТПП | 8 | 80.0 | 10 | 33.3 | 3 | 33.3 | 11 | 42.3 | 0 | 0 | 11 | 29.7 | 43 | 37.1 |
| РТПП | 2 | 20.0 | 13 | 43.3 | 6 | 66.7 | 12 | 46.2 | 3 | 75.0 | 11 | 29.7 | 47 | 40.5 |
| ДТПП | 0 | 0 | 3 | 10.0 | 0 | 0 | 3 | 11,5 | 1 | 25.0 | 14 | 37.8 | 21 | 18.1 |
| НТПП | 0 | 0 | 4 | 13.3 | 0 | 0 | 0 | 0 | 0 | 0 | 1 | 2.7 | 5 | 4.3 |
| Всего | 10 | 100 | 30 | 100 | 9 | 100 | 26 | 100 | 4 | 100 | 37 | 100 | 116 | 100 |
Таблица 37 Распределение больных с различной синдромологической структурой по типам приспособительного поведения при катамнестическом исследовании
| Тип приспособительного поведения | Варианты синдромов | |||||||||||||
| Депрессивный | Астено-депрессивный | Тревожно- фобический | Истеро-депрессивный | Истерический | Эмоционально-волевой неустойчивости | Всего | ||||||||
| Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | Абс. | % | |
| КТПП | 8 | 80.0 | 11 | 36.7 | 1 | 11.1 | 14 | 53.9 | 2 | 50.0 | 14 | 37.8 | 50 | 43.1 |
| РТПП | 0 | 0 | 14 | 46.7 | 5 | 55.6 | 8 | 30.8 | 2 | 50.0 | 9 | 24.3 | 38 | 32.8 |
| ДТПП | 2 | 20.0 | 3 | 10.0 | 1 | 11.1 | 4 | 15.4 | 0 | 0 | 11 | 29.7 | 21 | 18.1 |
| НТПП | 0 | 0 | 2 | 6.7 | 2 | 22.2 | 0 | 0 | 0 | 0 | 3 | 8.1 | 7 | 6.0 |
| Всего | 10 | 100 | 30 | 100 | 9 | 100 | 26 | 100 | 4 | 100 | 37 | 100 | 116 | 100 |
Таблица 41 Социальная адаптация в катамнезе больных с разными типами приспособительного поведения при выписке из стационара (в баллах)
| ТПП | Показатели социальной адаптации | ||||||
| О | СО | ПО | МО | Д | ООЖ | ИП | |
| КТПП | 2.2+0.5 | 3.4+0.4 | 3.2+0.5 | 3.6+0.3 | 3.8+0.2 | 4.0+0.3 | 3.4+0.2 |
| РТПП | 2.5+0.4 3 | 2.6+0.4 1 | 2.4+0.3 11 | 2.5+0.3 11 | 2.4+0.4 11 | 2.9+0.2 11, 3 | 2.5+0.2 11 |
| ДТПП | 1.4+0.5 1 | 2.1+1.2 1 | 2.3+0.5 1 | 2.0+0.8 11 | 2.0+0.8 11, 4 | 3.4+0.9 1 | 2.2+0.5 11 |
| НТПП | 2.3+1.5 | 2.5+0.9 1 | 2.8+0.8 | 2.3+1.5 11 | 3.0+1.3 1 | 3.3+0.8 1 | 2.7+0.4 11 |
Примечание: О – образование, СО – семейные отношения, ПО – производственные отношения, МО – межличностные отношения, Д – досуг, ООЖ – общее отношение к жизни, ИП – интегральный показатель социальной адаптации; 1 – достоверность различий с группой конструктивного типа приспособительного поведения p<0.05
11 – достоверность различий с группой конструктивного типа приспособительного поведения p<0.005
2 – различия с группой регрессивного типа приспособительного поведения р<0,05;
3 – различия с группой дезадаптивного типа приспособительного поведения р<0,05;
33 – различия с группой дезадаптивного типа приспособительного поведения р<0,005;
4 – различия с группой неопределенного типа приспособительного поведения р<0,05;
Таблица 42 Структура окончательных диагнозов в катамнезе больных с различными типами приспособительного поведения
| Диагноз при выписке | Тип приспособительного поведения | Диагноз при катамнестическом обследовании | |||||||||||
| Невротические расстройства | Расстройства личности | Органические расстройства | Здоров | Психотические расстройства | Аддиктивные расстройства | ||||||||
| Абс | % | Абс | % | Абс | % | Абс | % | Абс | % | Абс | % | ||
| Невротические расстройства | КТПП | 1 | 5.3 | 0 | 0.0 | 0 | 0.0 | 18 | 94.7 | 0 | 0.0 | 0 | 0.0 |
| РТПП | 7 | 28.0 | 9 | 36.0 | 0 | 0.0 | 3 | 12.0 | 3 | 12.0 | 3 | 12.0 | |
| ДТПП | 1 | 50.0 | 0 | 0.0 | 0 | 0.0 | 1 | 50.0 | 0 | 0.0 | 0 | 0.0 | |
| НТПП | 0 | 0.0 | 2 | 100 | 0 | 0.0 | 0 | 0.0 | 0 | 0.0 | 0 | 0.0 | |
| Расстройства личности | КТПП | 1 | 5.6 | 3 | 16.7 | 0 | 0.0 | 14 | 77.8 | 0 | 0.0 | 0 | 0.0 |
| РТПП | 2 | 13.3 | 5 | 33.3 | 0 | 0.0 | 5 | 33.3 | 3 | 20.0 | 0 | 0.0 | |
| ДТПП | 0 | 0.0 | 10 | 71.4 | 1 | 7.1 | 2 | 14.3 | 1 | 7.1 | 0 | 0.0 | |
| НТПП | 0 | 0.0 | 0 | 0.0 | 0 | 0.0 | 0 | 0.0 | 1 | 100 | 0 | 0.0 | |
| Органические психические расстройства | КТПП | 0 | 0.0 | 0 | 0.0 | 3 | 50.0 | 1 | 16.7 | 2 | 33.3 | 0 | 0.0 |
| РТПП | 0 | 0.0 | 0 | 0.0 | 4 | 57.1 | 2 | 28.6 | 1 | 14.3 | 0 | 0.0 | |
| ДТПП | 0 | 0.0 | 0 | 0.0 | 3 | 60.0 | 1 | 20.0 | 1 | 20.0 | 0 | 0.0 | |
| НТПП | 0 | 0.0 | 0 | 0.0 | 2 | 100 | 0 | 0.0 | 0 | 0.0 | 0 | 0.0 | |
Таблица 43 Распределение больных по выраженности психических расстройств при катамнестическом обследовании в зависимости от типа приспособительного поведения
| Диагноз при выписке | Тип приспособительного поведения | Выраженность психических расстройств в катамнезе | |||||||
| >70 | 60-70 | 50-60 | <50 | ||||||
| Абс | % | Абс | % | Абс | % | Абс | % | ||
| Невротические расстройства | КТПП | 17 | 89.5 | 2 | 10.5 | 0 | 0.0 | 0 | 0.0 |
| РТПП | 3 | 12 | 5 | 20.0 | 8 | 32.0 | 9 | 36.0 | |
| ДТПП | 0 | 0.0 | 2 | 100 | 0 | 0.0 | 0 | 0.0 | |
| НТПП | 0 | 0.0 | 0 | 0.0 | 0 | 0.0 | 2 | 100 | |
| Расстройства личности | КТПП | 11 | 61.1 | 5 | 27.8 | 1 | 5.6 | 1 | 5.6 |
| РТПП | 0 | 0.0 | 6 | 40.0 | 5 | 33.3 | 4 | 26.7 | |
| ДТПП | 1 | 7.1 | 1 | 7.1 | 4 | 28.6 | 8 | 57.1 | |
| НТПП | 0 | 0.0 | 0 | 0.0 | 1 | 100 | 0 | 0.0 | |
| Органические психические расстройства | КТПП | 2 | 33.3 | 1 | 16,7 | 1 | 16,7 | 2 | 33.3 |
| РТПП | 1 | 14.3 | 0 | 0.0 | 1 | 14.3 | 5 | 71.4 | |
| ДТПП | 1 | 20.0 | 1 | 20.0 | 2 | 40.0 | 1 | 20.0 | |
| НТПП | 0 | 0.0 | 0 | 0.0 | 0 | 0.0 | 2 | 100 | |
Таблица 44 Распределение больных по качеству социальной адаптации в катамнезе в зависимости от типа приспособительного поведения
| Диагноз при выписке | Тип приспособительного поведения | Социальная адаптация | |||||
| >3.5 | 2.5 – 3.4 | <2.5 | |||||
| Абс | % | Абс | % | Абс | % | ||
| Невротические расстройства | Конструктивный | 15 | 78.9 | 4 | 21.1 | 0 | 0 |
| Регрессивный | 1 | 4.0 | 9 | 36.0 | 15 | 60.0 | |
| Дезадаптивный | 0 | 0 | 2 | 100 | 0 | 0 | |
| Неопределенный | 0 | 0 | 0 | 0 | 2 | 100 | |
| Расстройства личности | Конструктивный | 12 | 66.7 | 6 | 33.3 | 0 | 0 |
| Регрессивный | 0 | 0 | 5 | 33.3 | 10 | 66.7 | |
| Дезадаптивный | 0 | 0 | 1 | 7.1 | 13 | 92.9 | |
| Неопределенный | 0 | 0 | 0 | 0 | 1 | 100 | |
| Органические психические расстройства | Конструктивный | 3 | 50.0 | 1 | 16.7 | 2 | 33.3 |
| Регрессивный | 0 | 0 | 1 | 16.7 | 5 | 83.3 | |
| Дезадаптивный | 0 | 0 | 0 | 0 | 6 | 100 | |
| Неопределенный | 0 | 0 | 1 | 50.0 | 1 | 50.0 | |
0 комментариев