Навигация
1. Общие положения
1.1 Медицинская сестра-анестезист отделения анестезиологии-реанимации относится к категории среднего медицинского персонала, принимается и увольняется приказом главного врача по согласованию с заведующим отделением анестезиологии-реанимации, главной медицинской сестрой и старшей медицинской сестрой отделения анестезиологии-реанимации.
1.2 На должность медицинской сестры-анестезиста отделения анестезиологии-реанимации назначается лицо, имеющее среднее медицинское образование, диплом по специальностям «Сестринское дело», «Лечебное дело» или «Акушерское дело», прошедшее первичную специализацию по специальности «Анестезиология и реаниматология» и имеющее сертификат специалиста по специальности «Анестезиология и реаниматология».
1.3 Медицинская сестра-анестезист отделения анестезиологии-реанимации в своей работе непосредственно подчиняется заведующему отделением анестезиологии-реанимации, старшей медицинской сестре отделения анестезиологии-реанимации, главной медсестре.
1.4 Распоряжения медицинской сестры-анестезиста являются обязательными для младшего медицинского персонала отделения анестезиологии-реанимации.
1.5 В своей деятельности медицинская сестра-анестезист отделения анестезиологии-реанимации руководствуется:
· законодательными и нормативными актами, регламентирующими оказание медицинской помощи;
· нормативно-правовыми актами государственных органов;
· положением об отделении анестезиологии-реанимации;
· положением, квалификационной характеристикой специалиста со средним медицинским и фармацевтическим образованием по специальности «Анестезиология и реаниматология»;
· настоящей должностной инструкцией;
· графиком работы;
· «Сборником для работы медицинских сестер реанимационно-анестезиологического отделения»;
· «Этическим кодексом медицинской сестры»;
· приказами и распоряжениями главного врача;
· инструкциями по охране труда, противопожарной, антитеррористической безопасности.
1.6 Медицинская сестра-анестезист отделения анестезиологии-реанимации должна знать:
· профессиональное назначение, функциональные обязанности и права специалиста;
· основы законодательства и права в здравоохранении;
· основы медицинского страхования;
· теоретические основы сестринского дела;
· медицинскую этику и деонтологию, психологию профессионального общения;
· возрастные анатомо-физиологические особенности;
· патофизиологию различных видов умирания и клинической смерти;
· восстановительного периода после оживления;
· основы клинического и фармакологического обоснования используемых средств, применяемых при проведении анестезии и интенсивной терапии;
· вопросы проницаемости медикаментов через плацентарный барьер;
· методы предоперационного обследования, подготовку к операции;
· современные методы общей, местной и регионарной анестезии;
· современные методы интенсивной терапии и реанимации при различных заболеваниях и критических состояниях;
· организацию сестринского ухода за больными на основе этапов сестринского процесса;
· методы и средства гигиенического воспитания; роль сестринского персонала в программах охраны здоровья населения;
· систему инфекционного контроля, инфекционной безопасности пациентов и медицинского персонала медицинского учреждения: асептику и антисептику;
· систему взаимодействия лечебно-профилактического учреждения с учреждениями санитарно-эпидемиологического профиля;
· организацию делопроизводства и учетно-отчетной деятельности структурного подразделения;
· основные виды медицинской документации;
· охрану труда и технику безопасности в медицинском учреждении;
· функциональные обязанности, права и ответственность младшего
персонала;
· основы медицины катастроф.
1.7 Медицинская сестра-анестезист отделения анестезиологии – реанимации должна обладать специальными знаниями в области анестезиологии и реанимации, а именно должна знать:
· наркозно-дыхательную и контрольно-диагностическую аппаратуру;
· инструментарий, используемый в анестезиологии и реаниматологии;
· фармакологическое действие основных препаратов, используемых при проведении анестезиологических пособий, правила их хранения, возможные осложнения, связанные с их применением;
· особенности анестезиологического обеспечения экстренных хирургических операций у взрослых и детей;
· инфузионно-трансфузионную терапию, парентеральное питание;
· терминальные состояния, общие принципы реанимации, и интенсивной терапии;
· особенности интенсивного наблюдения и лечения, больных в послеоперационном периоде;
· основные принципы интенсивной терапии и реанимации при шоке, коматозных состояниях;
· общие принципы интенсивной терапии и реанимации при отравлениях;
· общие принципы интенсивной терапии и реанимации при почечной и печеночной недостаточности;
· реанимационные мероприятия при механической асфиксии, утоплении, электротравме.
2. Обязанности
Медицинская сестра-анестезист отделения анестезиологии-реанимации обязана:
2.1 Организовывать труд в соответствии с настоящей инструкцией, графиком работы, «Сборником для работы медицинских сестер реанимационного и анестезиологического отделения».
2.2 Организовывать рабочее место.
2.3 Осуществлять подготовку дыхательной и контрольно-диагностической аппаратуры к работе, контроль исправности, правильности эксплуатации, техники безопасности.
2.4 Соблюдать требования, предъявляемые к маркировке предметов медицинского назначения.
2.5 Анализировать сложившуюся ситуацию и принимать решения в пределах своей профессиональной компетенции и полномочий.
2.6 Владеть коммуникативными навыками общения.
2.7 Владеть техникой сестринских манипуляций.
2.8Оценивать состояние и выделять ведущие синдромы и симптомы у больных и пострадавших, находящихся в тяжелом и терминальном состояниях – оказать экстренную доврачебную помощь при неотложных состояниях.
2.9Соблюдать фармацевтический порядок получения, хранения и использования лекарственных средств и иммунобиологических препаратов.
2.10 Готовить наркозную аппаратуру к работе, работать с аппаратурой:
2.11 Готовить набор для интубации, подобрать маски, носовые катетеры.
2.12 Готовить набор для пункции центральных вен: набор для внутривенного наркоза, для перидуральной анестезии.
2.13 Оценивать эффективность премедикации.
2.14 Оценивать восстановление мышечного тонуса по клиническим признакам.
2.15 Оценивать адекватность самостоятельного дыхания больного: проводить прием Селика.
2.16 Готовить к работе кардиомонитор, дефибриллятор.
2.17 Осуществлять венепункцию и катетеризацию периферических вен.
2.18 Проводить аспирацию содержимого из трахеобронхиального дерева, лаваж трахеобронхиального дерева, уход за трахеостомой, постуральный дренаж.
2.19 Готовить растворы и системы для инфузионно-трансфузионной терапии.
2.20 Вести наркозную карту и карту наблюдения.
2.21 Строго соблюдать правила личной гигиены, требования к форме одежды.
2.22 Обеспечивать наличие постоянного резерва стерильных шприцев и систем наборов для оказания неотложной помощи.
2.23 Выполнять и соблюдать график бактериологического контроля, мединструментария, перевязочного материала, регулярно и своевременно проходить медицинский осмотр.
2.24 Проводить дезинфекцию и стерилизацию наркозно-дыхательной аппаратуры, анестезиологического инструментария.
2.25 Выполнять следующие манипуляции:
· определение дыхательного объема по вентилометру;
· техника экстубации;
· подсчет пульса и частоты сердечных сокращений, определение дефицита пульса, техника измерения артериального давления, определение пульсового давления: техника измерения центрального венозного давления;
· техника проведения пробы на индивидуальную совместимость и резус-совместимость, метод биологической пробы при переливании крови, скорость инфузии, кристаллоидов, коллоидов, белковых препаратов крови и ее компонентов;
· метод восстановления проходимости дыхательных путей, туалет дыхательных путей с помощью отсосов, введение воздуховода, вентиляция методом «рот в воздуховод», вентиляция с помощью маски;
· техника наружного массажа сердца, сочетание наружного массажа с вентиляцией легких, оценка эффективности реанимации; определение пульса на сонной и бедренной артериях;
· оксигенотерапия, техника подачи кислорода через спирт;
· техника вибрационного массажа; техника трахеальной инстилляции;
· зондовое питание; техника введения назогастрального зонда;
· забор крови для клинико-биохимического исследования, в лаборатории Роспотребнадзора, судмедэкспертизы и т.д.
2.26 Своевременно и качественно вести медицинскую документацию согласно номенклатуре дел и требований стандартов.
2.27 Осуществлять контроль за работой младшей медицинской сестры по уходу за больными, санитарки отделения и выполнением ими должностных обязанностей, качеством выполненной работы.
2.28 Осуществлять прием и сдачу смены у постели пациента, рабочего места, проверку наличия предметов ухода, мединструментария, стерильных укладок для оказания неотложной помощи, медикаментов по установленному списку.
2.29 Выходить из отделения при обязательном уведомлении старшей медицинской сестры отделения или дежурного врача анестезиолога-реаниматолога.
2.30 Планировать и осуществлять основные этапы сестринского процесса при уходе за пациентами.
2.31 Проводить наблюдение за больным после наркоза.
2.32 Осуществлять контроль состояния пациентов во время интенсивной терапии, реанимации, оценивать эффективность реанимации.
2.33 Строго соблюдать алгоритмы выполнения всех видов манипуляций и процедур.
2.34 Ассистировать врачу при проведении сложных лечебно-диагностических манипуляций.
2.35 Помогать при перемещении и транспортировке пациентов из отделения анестезиологии-реанимации на диагностическое исследование.
2.36 Своевременно сообщать лечащему врачу и заведующему отделением, а в их отсутствие дежурному врачу:
· об отказе пациента от проведения манипуляций или процедур;
· об осложнениях, связанных с проведением медицинских манипуляций, процедур приемом медикаментов; о случаях ЧП и нарушениях внутреннего распорядка больницы.
2.37 Обеспечивать наличие укомплектованности аптечки для оказания неотложной помощи, согласно стандарту.
2.38 Обеспечивать инфекционную безопасность и безопасность среды пациентов в отделении.
2.39 Проводить комплекс мероприятий по профилактике внутрибольничных и особо опасных инфекций. Соблюдать меры предосторожности при работе с биологическими жидкостями.
2.40 Осуществлять контроль стерильности полученного материала и медицинского инструментария, соблюдать сроки хранения стерильного материала.
2.41 Обеспечивать правильный учет и хранение, использование ядовитых наркотических средств, психотропных и сильнодействующих веществ.
2.42 Соблюдать требования охраны труда, техники безопасности, производственной санитарии, гигиены труда, противопожарной безопасности при эксплуатации помещений, оборудования и оснащения.
2.43 Соблюдать морально-правовые нормы профессионального общения, выполнять требования трудовой дисциплины.
2.44 Оказывать доврачебную помощь при неотложных состояниях.
2.45 Качественно оказывать медицинскую помощь и выполнять назначения врача при оказании платных медицинских услуг, вести учетную документацию.
2.46 Систематически посещать научно-практические конференции и семинары, проводимые для среднего медицинского персонала.
2.47 Экономно, рационально использовать и обеспечивать сохранность материальных ценностей и ресурсов.
2.48 Своевременно подавать заявки старшей медицинской сестре своевременного обеспечения необходимые для работы предметы ухода, расходные материалы, медикаменты и дезинфицирующе средства, моющие средства и канцелярские товары.
3. Права
Медицинская сестра-анестезист отделения анестезиологии-реанимации имеет право:
3.1 Иметь доступ к информации, необходимой для качественного выполнения своих должностных обязанностей.
3.2 Вносить предложения администрации отделения анестезиологии-реанимации по совершенствованию качества медицинской помощи населению, улучшению организации условий своего труда.
3.3 Отдавать распоряжения и указания младшему медицинскому персоналу отделения, в соответствии с уровнем его компетенции и квалификации, контролировать их выполнение.
3.4 Требовать от сестры-хозяйки своевременного обеспечения необходимым мягким инвентарем.
3.5 Принимать участие в совещаниях, конференциях, семинарах, на которых рассматриваются вопросы, относящиеся к ее компетенции.
3.6 Участвовать в работе профессиональных медицинских ассоциаций.
3.7 Повышать квалификацию и аттестовываться на присвоение квалификационных категорий.
3.8 Участвовать в мероприятиях, проводимых для средних медицинских работников в ЛПУ, POO AMP РМЭ.
4. Оценка работы и ответственность
Медицинская сестра-анестезист несет ответственность за:
4.1 Осуществление возложенных на нее должностных обязанностей;
4.2 Организацию своей работы, своевременное и квалифицированное выполнение приказов, распоряжений и поручений руководства, нормативно-правовых актов по своей деятельности;
4.3 Соблюдение правил внутреннего распорядка, противопожарной безопасности и техники безопасности;
4.4 Своевременное и качественное оформление медицинской и иной служебной документации, предусмотренной действующими нормативно-правовыми документами;
4.5 Предоставление в установленном порядке статистической и иной информации по своей деятельности;
4.6 Оперативное принятие мер, включая своевременное информирование руководства, по устранению нарушений техники безопасности, противопожарных и санитарных правил, создающих угрозу деятельности учреждения здравоохранения, его работникам, пациентам и посетителям.
За нарушение трудовой дисциплины, законодательных и нормативно – правовых актов медицинская сестра-анестезист может быть привлечена в соответствии с действующим законодательством в зависимости от тяжести проступка к дисциплинарной, материальной, административной и уголовной ответственности.
В работе отделения анестезиологии-реанимации №2 используются действующие приказы МЗ РФ:
№408 «О мерах по профилактике сывороточного гепатита и ВИЧ-инфекции»
№215 «О мерах по улучшению организации и повышении качества специализированной помощи больным, имеющим гнойно-хирургические заболевания»
№288 «Об утверждении Инструкции о санитарно-противоэпидемиологическом режиме больниц и о порядке осуществления органами и учреждениями санитарно-эпидемиологической службы государственного санитарного надзора за санитарным состоянием ЛПУ»
№720 «Об улучшении медицинской помощи больным с гнойными хирургическими заболеваниями и усиление мероприятий по борьбе с внутрибольничной инфекцией»
№501 «Профилактика СПИДа»
№330 «О мерах по улучшению учета и хранения, выписывания и использования наркотических и лекарственных средств»
№681 «Об утверждении перечня наркотических средств, психотропных веществ и их ресурсов, подлежащих контролю в РФ»
№245 «Нормативы к потреблению этилового спирта для учреждений здравоохранения, образования, социального обеспечения»
№214 «Сроки годности лекарственных форм, изготовленных в аптеке»
№79 «Об экстренной профилактике столбняка»
№170 «О мерах по совершенствованию, профилактике и лечении ВИЧ-инфекции в РФ»
№174 «О мерах по дальнейшему совершенствованию профилактики столбняка»
п. 5.3.6. СаНПиН 2.1.728–99 «Правила сбора, хранения и удаления отходов лечебно-профилактических учреждений»
СанПиН 2.1.3. 1375–03 «Гигиенические требования к размещению, устройству, оборудованию и эксплуатации больниц, родильных домов и других лечебных стационаров».
За период работы в отделении анестезиологии-реанимации совместно с врачами принимала участие в проведении современных методов интенсивной терапии: противошоковая терапия, дезинтоксикационная терапия, восстановление водно-солевого баланса в организме при экзогенных отравлениях и интоксикациях, дегидрационная терапия при отеках мозга, форсированный диурез, плазмоферез, переливание крови, у пациентов с дыхательной недостаточностью – респираторная поддержка, ЭДС в плановом порядке при мерцательной аритмии и в экстренном порядке при фибрилляции желудочков, проводила мониторное наблюдение за тяжелыми пациентами. Автор владеет методами реанимации: закрытый массаж сердца, проведение вспомогательной ИВЛ через маску и интубационную трубку. Использую визуальные, мониторные и лабораторные методы оценки состояния пациентов с оценкой цвета кожных покровов, состояния слизистых, положения пациента, наличие или отсутствие сознания, слежу за состоянием дренажей и катетеров.
Владею методикой забора на клинические, биохимические и бактериологические исследования, техникой определения сахара крови глюкометром. Владею специальными манипуляциями: подготовкой и подключением наркозно-дыхательной аппаратуры, использую контрольно-диагностические элекрокардиографы, мониторы, дозаторы.
В совершенстве владею техникой п/к, в/м, в/в инъекций, подготовкой систем для переливания крови и ее компонентов, проведением зондирования желудка с промыванием, определением группы крови и резус-фактора, катетеризацией мочевого пузыря и его промыванием. Провожу оксигенотерапию, санацию ТБД, подготавливает систему для измерения ЦВД.
Ассистирую врачу при проведении плевральной, перидуральной, люмбальной пункции, торакоцентезе, пункций перикарда, при катетеризации магистральных сосудов, перевязках и других манипуляциях.
Приемы и методы интенсивного наблюдения в ОАР №2
![]() Интенсивная терапия состоит из двух основных и неразрывных разделов – интенсивного наблюдения и собственно лечебных мероприятий. Сведения, получаемые при постоянном наблюдении за больным, находящимся в критическом состоянии, определяют тактику и содержание мероприятий интенсивной терапии. Основные черты интенсивного наблюдения – его непрерывность и использование наиболее информативных приемов и методов.
Интенсивная терапия состоит из двух основных и неразрывных разделов – интенсивного наблюдения и собственно лечебных мероприятий. Сведения, получаемые при постоянном наблюдении за больным, находящимся в критическом состоянии, определяют тактику и содержание мероприятий интенсивной терапии. Основные черты интенсивного наблюдения – его непрерывность и использование наиболее информативных приемов и методов.
Существуют следующие приемы и методы интенсивного наблюдения:
1) наблюдение за общим состоянием больного, что включает: оценку сознания и психической сферы; положение в постели; выражение лица; состояние кожных покровов; оценку гидратации; выявление боли, кровотечений и других признаков «неотложности»; уточнение анамнестических данных, имеющих особое значение при проведении мероприятий интенсивной терапии;
2) наблюдение за объективным состоянием сердечнососудистой системы, органов дыхания, функцией почек и водным балансом, состоянием желудочно-кишечного тракта, нервной системы и т.д.;
3) инструментальные методы;
4) лабораторные методы.
Медицинские сестры по роду своей деятельности проводят в непосредственном общении с пациентом и наблюдении за ним больше времени, чем врачи. Вот почему медицинским сестрам в проведении интенсивного наблюдения принадлежит особая роль. Медицинские сестры, непрерывно следя за пациентами, сочетают постоянное наблюдение с выполнением врачебных назначений. Непрерывающийся контакт с пациентами позволяет своевременно выявить грозные симптомы прогрессирующей болезни и, следовательно, быстро осуществить неотложные терапевтические мероприятия. Кроме того, информация, накапливаемая в процессе интенсивного наблюдения, способствует уточнению диагноза, определению особенностей течения заболевания у каждого пациента, построению рациональной индивидуализированной терапии.
В процессе интенсивного наблюдения за пациентами все большее значение приобретают инструментальные и лабораторные методы неотложной диагностики, непрерывное наблюдение существенно облегчается использованием мониторов.
Несмотря на все увеличивающуюся механизацию и автоматизацию интенсивного наблюдения, и сейчас полностью сохраняется значение обычных, визуальных способов контроля. Медицинская сестра получает важные сведения на основании оценки жалоб пациента, его внешнего вида, положения в кровати и поведения, постоянного контроля за состоянием функций его органов и систем. В связи с этим работающим в отделении интенсивной терапии необходимо уметь быстро ориентироваться в обстановке и постоянно развивать профессиональную наблюдательность. Говоря о качествах медика, известный клиницист Ж. Шарко подчеркивал, что «…самой лучшей похвалой для него будет, если его назовут наблюдательным, т.е. человеком, умеющим видеть то, что не замечают другие». Интересно и высказывание Линдсея: «На одну ошибку вследствие незнания приходится десять ошибок вследствие недосмотра».
Осуществляя визуальный контроль за пациентом, медицинская сестра оказывает на него и психотерапевти![]() ческое воздействие, что имеет большое значение в процессе интенсивной терапии.
ческое воздействие, что имеет большое значение в процессе интенсивной терапии.
По своему клиническому значению информация, получаемая при интенсивном наблюдении, неоднородна по степени тревоги. С этой точки зрения различают текущие и настораживающие сведения, а также сигналы тревоги.
Текущие сведения обычно не свидетельствуют о существенном изменении состояния пациента и функций его важнейших органов и систем, а потому, как правило, не требуют значительных изменений проводимой интенсивной терапии.
Настораживающие сведения указывают на ухудшение функции тех или иных физиологических систем. Они могут быть предвестниками более тяжелых нарушений, представляющих серьезную опасность для жизни и нередко внезапно и бурно наступающих вслед за появлением настораживающих сведений. Например, при появлении на экране кардиомонитора, применяемого при длительном наблюдении за пациентом острым инфарктом миокарда, частых желудочковых экстрасистол возникает опасность фибрилляции желудочков сердца. Особенно опасны в этом отношении ранние экстрасистолы. К проводимому лечению при этом целесообразно добавить эффективные антиаритмические препараты, ввести в вену панангин или поляризующую смесь. Весьма тревожно также возникновение повторного болевого приступа у пациента с острым инфарктом миокарда. Это может быть проявлением продолжающегося тромбозирования ветви коронарной артерии и потребовать усиления использования антикоагулянтов, обезболивающих и сосудорасширяющих средств.
Сигналы тревоги являются поводом для немедленных энергичных действий, включая применение реанимационных мероприятий.
Сбор анамнеза всегда является важной функцией врача. Однако в условиях неотложной терапии получение достаточно полных анамнестических сведений обычно затруднено, так как пациент бывает не в состоянии давать ответы. Кроме того, на сбор сколько-нибудь полного анамнеза не бывает и времени, потому что требуется проведение неотложных мероприятий. В подобных условиях нередко используется прерывистый сбор анамнеза в промежутках между срочными лечебными мероприятиями из разговора с родственниками или изучения предъявленных медицинских справок, выписок, электрокардиограмм и т.д. В этом деле важную роль играет инициативная, опытная медицинская сестра, которая может оказать врачу действенную помощь в накоплении данных по анамнезу.
Большое значение приобретает аллергологический анамнез. Фармакологический анамнез – это выяснение характера лечения до поступления в отделение интенсивной терапии.
Таким образом, интенсивное наблюдение обеспечивает своевременность проведения соответствующих профилактических и лечебных мероприятий, необходимых для поддержания жизненно важных функций пациента.
Чтобы представить характер работы персонала отделения анестезиологии-реанимации №2, необходимо знать контингент пациентов.
Отделение реанимации является отделением смешанного профиля – хирургического и терапевтического. Хирургический профиль составляют пациенты с урологической, гинекологической и проктологической патологией, а также гнойно-септической инфекцией. Пациенты отделений кардиологии, пульмонологии, ревматологии, гастроэнтерологии составляют терапевтический профиль отделения.
Самый большой процент лечившихся пациентов в отделении анестезиологии и реанимации №2 занимают послеоперационные пациенты. Ниже приведены обобщенная таблица и диаграмма, показывающие работу нашего отделения с этой категорией больных за последние 4 года.
Таблица 4. Количество пролеченных пациентов в ОАР №2 с различной хирургической патологией в 2005–2008 годах
| Профиль клинических отделений | Пролечено пациентов | |||
| 2005 | 2006 | 2007 | 2008 | |
| Урологическое | 204 | 203 | 210 | 241 |
| Гинекологическое | 51 | 234 | 187 | 176 |
| Хирургическая инфекция | 25 | 28 | 19 | 30 |
| Проктологическое | 75 | 64 | 107 | 103 |
| ЧЛХ | 18 | 21 | 14 | 24 |

Рис. 7. Количество пролеченных пациентов в ОАР №2 с различной хирургической патологией в 2005–2008 гг.
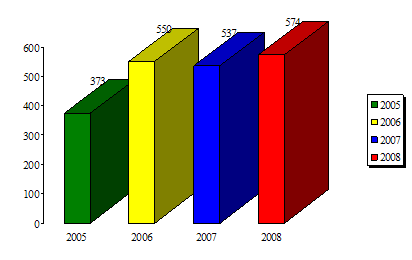
Рис. 8. Общее количество пролеченных пациентов хирургического профиля в ОАР №2 в 2005–2008 гг.
Таким образом, можно сделать вывод: наибольшее количество пролеченных пациентов приходится на отделения урологического и гинекологического профилей. Причем, если количество пациентов урологического профиля с каждым годом растет, то количество пациентов гинекологического профиля снижается. Стабильным остается количество пациентов с хирургической инфекцией, проктологии и ЧЛХ. Наглядно % количество пролеченных пациентов от общего числа пациентов с хирургической патологией представлено в таблице 5.
Таблица 5. Количество пролеченных пациентов % в ОАР №2 с различной хирургической патологией в 2005–2008 годах
| Профиль клинического отделения | Пролечено пациентов, % | |||
| 2005 | 2006 | 2007 | 2008 | |
| Урологический | 54,6 | 36,9 | 39,1 | 41,9 |
| Гинекологический | 13,7 | 42,4 | 34,8 | 30,7 |
| Хирургическая инфекция | 6,7 | 5,1 | 3,5 | 5,2 |
| Проктологический | 20,1 | 11,6 | 19,9 | 17,9 |
| ЧЛХ | 4,8 | 13,8 | 2,6 | 4,2 |
| Всего, чел. | 373 | 550 | 537 | 574 |
Основной задачей в лечении послеоперационных пациентов является ведение раннего послеоперационного периода, а также профилактика и лечение осложнений, которые могут развиться у пациентов в связи с анестезией и оперативным вмешательством.
Сестринский процесс ухода за послеоперационными пациентами
| Проблемы пациента | Характер сестринских вмешательств |
| Послеоперационная боль | · Обезболивание по назначению врача |
| Проблемы, связанные с мочеиспусканием | · Провести мероприятия, побуждающие к мочеиспусканию · При неэффективности повести катетеризацию мочевого пузыря |
| Тошнота, рвота | · Придать положение, позволяющее избежать аспирации рвотных масс · Применение противорвотных средств по назначению врача · Опорожнить желудок зондом |
| Проблемы, связанные с кишечником | · Введение газоотводной трубки · Постановка клизм · Медикаментозная стимуляция кишечника · Контроль за отхождением газов, стулом |
| Послеоперационное питание | · В первые сутки – голод и ограничение в питье · Соблюдение диеты: постепенный переход от «0» стола к общему столу · Проведение парентерального и зондового питания по назначению врача |
| Состояние повязок, дренажей | · Наблюдение за состоянием повязки · Контроль за функционированием дренажей, не допускать выпадения и перегибания дренажей |
| Физическая активность | · Создавать режим физической активности · Обучить пациента менять положение тела в постели, приподниматься, присаживаться |
Как уже отмечалось выше, одной из проблем может быть послеоперационная боль. Адекватная терапия послеоперационной боли в настоящее время рассматривается в качестве неотъемлемой части хирургического лечения. Купирование послеоперационной боли не только уменьшает страдания пациента, но и снижает частоту послеоперационных осложнений. Оценка боли является важным элементом эффективного послеоперационного обезболивания.
Принципы адекватной оценки боли
· Исследование интенсивности боли осуществляется как в покое, так и при движениях пациента, что позволяет оценить его функциональный статус.
· Эффективность обезболивания определяется оценкой интенсивности боли до, и после назначения каждого анальгетика или метода анальгезии.
· В отделении реанимации, где находятся пациенты с болью высокой интенсивности, ее оценка на начальном этапе лечения осуществляется каждые 15 минут, а затем, по мере снижения интенсивности, каждые 1–2 часа.
· Интенсивность боли, эффективность обезболивания, а также наличие побочных эффектов регистрируется в «Карте интенсивного наблюдения и лечения». Это необходимо для соблюдения преемственности лечения боли, а также контроля его качества.
· Внезапное усиление интенсивности боли, особенно связанное с появлением таких признаков, как гипотензия, тахикардия, лихорадка, требует немедленной клинической оценки состояния пациента, поскольку может быть связано с развитием инфекционных осложнений, тромбозов глубоких вен нижних конечностей т.д.
Для определения интенсивности боли используют специальные шкалы оценки боли. Использование какой-то одной шкалы в пределах отдельной больницы позволяет всему персоналу, занимающемуся обезболиванием, «говорить на одном языке». На рисунке представлены различные варианты шкал самооценки боли.
А. Оценка боли по выражению лица: пиктограмма шести лиц с различной мимикой, отражающей спектр ощущений от улыбки и хорошего настроения до страдания. Эта шкала может быть использована у пациентов, общение с которыми затруднено.
Б. Вербальная рейтинговая шкала: пациента просят оценить боль по одному из пяти критериев: отсутствие боли, слабая, средняя, сильная, невыносимая боль.
В. Цифровая рейтинговая шкала: представляет собой отрезок прямой с цифрами от 0 до 5, где 0 соответствует полному отсутствию боли, а 5 – максимально возможной, невыносимой боли.
Г. Визуально-аналоговая шкала: представляет собой отрезок длиной 10 см, без делений и цифр, начало которого имеет обозначение «боли нет», а окончание – «невыносимая боль». Пациент делает отметку на этом отрезке в точке, которая отражает интенсивность его боли.
Уход за пациентами после оперативного вмешательства на кишечнике, кроме проведения сестринского процесса, включает в себя уход за стомой, который ведется на основании стандарта сестринских манипуляционных технологий «Уход за колостомой, илеостомой».
Стома регулярно осматривается, оценивается ее цвет, целостность линии шва между стомой и кожей. Красный цвет кишки означает ее жизнеспособность, кишка с нарушенным кровообращением выглядит темной.
В зависимости от локализации стомы изменяется характер отделяемого.
Таблица 6
| Локализация | Тип отделяемого, консистенция | Нарушение водного баланса |
| Подвздошная кишка | От жидкого до пастообразного | Наблюдать за признаками обезвоживания при сильном поносе |
| Восходящая кишка | От жидкого до мягкого | Наблюдать за признаками обезвоживания при сильном поносе |
| Поперечно-ободочная кишка | Мягкое | Может возникнуть при поносе |
| Сигмовидная кишка | От жидкого до сформировавшегося стула | Обычно не является проблемой |
После операции основное отличие стомированного пациента от любого другого человека состоит в том, что он лишен возможности управлять деятельностью своего кишечника, осуществлять функцию удержания каловых масс и газов. Однако, выполняя несложные рекомендации и используя современные средства ухода за стомой, можно не только сохранить привычный образ жизни, но и в некоторых случаях вернуться на работу – таких примеров сотни. Поскольку слизистая оболочка чрезвычайно нежна и ранима, уход за стомой – это, прежде всего соблюдение правил гигиены и защита стомы от травм. Тем не менее, даже при самом тщательном уходе из стомы периодически возможно выделение капелек крови. Этого не следует пугаться, никаких особых мер в подобных случаях не требуется. Как правило, стома надежно защищена от травм, находясь в калоприемнике. При его отсутствии рекомендуется использовать густые нейтральные смазки: цинковую мазь, пасту Лассара. Обмывать стому и кожу вокруг следует круговыми спиральными движениями теплой водой с мылом, не забывая смывать его в конце процедуры с помощью мягкой салфетки. Аналогичной салфеткой после мытья промокательными движениями следует обсушить кожу и стому. Это делается перед смазыванием кожи или наклеиванием калоприемника, который наклеивается только на чистую, сухую и ничем не смазанную поверхность).
Пациенты урологического отделения как правило, поступают в ОАР №2 после проведенной им операции аденомэктомии. В этом случае проводится тщательный уход за цистостомой, которая промывается раствором фурациллина 2–3 раза в день. У данной группы пациентов медицинская сестра может диагностировать следующие проблемы:
· расстройство мочеиспускания из-за наличия цистостомы;
· нарушение сна;
· зуд кожи вокруг цистостомы;
· боль в поясничной области;
· слабость в послеоперационный период.
Сестринскими вмешательствами могут быть:
· наблюдение за состоянием пациента;
· перевязка послеоперационной раны;
· организация диетического питания;
· предупреждение развития инфекции мочевыводящих путей;
· уход за цистостомой;
· профилактика и лечение пролежней.
Очень часто пациенты после операции переводятся в отделение реанимации на продленной ИВЛ. Столь же часто встречается и нарушение сознания у больного, выраженное тахипноэ с участием вспомогательной мускулатуры, патологические ритмы дыхания являются показанием для интубации трахеи и перевода больного на управляемую ИВЛ. Продолжительность ИВЛ исчисляется часами, сутками, неделями, иногда месяцами. Столь длительное замещение дыхания предъявляет высокие требования не только к аппаратуре, но и ко всему медперсоналу. Контроль за состоянием пациента в процессе ИВЛ должен быть тщательным. Всегда надо помнить, что больной абсолютно беспомощен и десятки причин могут в любой момент привести к непоправимым последствиям.
Основные требования при проведении ИВЛ
· Обеспечение проходимости дыхательных путей контроль наложения интубационных трубок, своевременная аспирация содержимого трахеобронхиального дерева, ингаляции муколтических антибактериальных препаратов, вибрационный массаж грудной клетки и т.д.)
· Периодический контроль ДО, пиковых давлений вдоха и выдоха, МОВ, газового состава крови, КОС
· Регулярная регистрация основных показателей функции кровообращения
· Систематический контроль равномерности вентиляции легких
· Регулярная регистрация температуры тела, контроль диуреза, плотности мочи, баланса жидкости
· При длительной ИВЛ – рациональное парентеральное или зондовое питание, контроль деятельности кишечника, профилактика инфекции мочевых путей, пролежней
· Профилактика осложнений, связанных с длительным пребыванием интубационной или трахеостомической трубки в дыхательных путях
· Увлажнение и обогрев дыхательной смеси, что важно для слизистой оболочки трахеи и бронхов
· Своевременный перевод пациента на самостоятельное дыхание при тщательной оценке основных показателей, свидетельствующих об адекватности спонтанности дыхания.
Схема проведения некоторых диагностических и лечебных мероприятий в процессе длительной ИВЛ
| Мероприятия | Периодичность |
| Оценка степени сознания, цвета и влажности кожных покровов | В дневное и ночное время – каждый час |
| Измерение АД, пульса | Каждый час |
| Измерение ЦВД | Постоянно |
| Мониторное наблюдение | Постоянно |
| Контроль параметров ИВЛ | Каждый час |
| Диурез, клинические и биохимические анализы крови и мочи | Ежедневно, при ухудшении состояния чаще |
| Рентгенография легких | В первые 4 – 5 суток ежедневно, затем – по показаниям |
| Цитобактериологические исследования мокроты | Каждые 3 – 4 дня |
| Поворот пациента | В дневное время – каждый час, в ночное – через 2 часа |
| Постуральный дренаж | 3 – 4 раза в сутки на 30 – 40 мин. |
| Аспирация секрета из дыхательных путей, вибрационный массаж грудной клетки | До и после каждого поворота |
| Промывание дыхательных путей, фибробронхоскопия | По показаниям |
| Смена интубационной трубки | По показаниям |
| Кормление пациента, парентеральное питание | До 6 раз в сутки, постоянно |
| Обработка полости рта | 4 – 5 раз в сутки |
| Очистительные клизмы | Через день |
| Промывание мочевого пузыря | 3 – 4 раза в сутки |
| Уход за респиратором | 2 – 3 раза в сутки |
Пациент, которому проводят ИВЛ, не может разговаривать, если даже сознание сохранено. Он выражает жалобы и просьбы знаками или пишет на бумаге. Общение с больным, лишенным речи, испытывающим многочисленные неприятные ощущения и неудобства, требует сочувствия к его страданиям, большого терпения, постоянного внимания. У пациентов, находившихся на ИВЛ короткое время, метод перевода на самостоятельное дыхание не имеет большого значения. После длительной ИВЛ перевод больного на самостоятельное дыхание производится постепенно. Перевод нельзя и затягивать, это грозит усталостью дыхательных мышц. В начале больной дышит самостоятельно через интубационную трубку или через трахеотомическую канюлю по 5–15 минут 2–6 раз в дневное время, затем периоды увеличиваются.
Более продолжительное дыхание через трубку приводят к усталости дыхательных мышц. Больному объясняют процедуру. Изголовье приподнимают на 30–45°. Под рукой должно быть все необходимое для повторной интубации. Тщательно отсасывают мокроту. Манжетку сдувают сначала на половину потом полностью. Извлекают эндотрахеальную трубку, дают увлаженный кислород через маску. Больного просят хорошо откашляться и сделать несколько глубоких вдохов. Определяют АД, ЧСС, ЧД, заносят в карту интенсивного наблюдения.
После окончания работы весь анестезиологический инструментарий, комплектующие детали ИВЛ проходят дезинфекцию высокого уровня при полном погружении в дезинфектант. Далее промываются под проточной водой, сушатся. Съёмные части дыхательного контура стерилизуются в ЦСО.
Клапан вдоха стерилизуют в этиловом спирте 700 – 60 минут.
Корпус аппарата ИВЛ дважды протирают стерильной ветошью смоченной в дезрастворе.
Рис. 14. Аппарат для искусственной вентиляции легких CHIROLOG SV, используемый в ОАР №2
Аппарат полностью собирают, проверяют готовность к работе:
1. Убедится, что все присоединительные элементы хорошо подходят друг к другу.
2. Проверить, что в увлажнитель залита стерильная дистиллированная вода.
3. Убедится, что кислородный шланг присоединен к центральной кислородной системе.
4. Присоединив к адаптеру респиратора дыхательный мешок, убедится, что он раздувается во время вдоха и легко спадается во время выдоха.
Для предотвращения осеменения аппарата микроорганизмами, в дыхательный мешок наливают спиртовой раствор хлоргексидина. Аппарат накрывают чистой пеленкой. Учитывая, что в отделении любой момент может возникнуть ситуация, требующая немедленного начала ИВЛ, аппарат следует постоянно хранить полностью собранным и укомплектованным. Полная комплектность каждого респиратора должна быть обязательным условием работы.
В тех случаях, когда предполагается длительное проведение ИВЛ, показана трахеостомия. Трахеостомию выполняют с соблюдением строжайших правил асептики, как при любой полостной операции. Оперируют в основном в операционной под общим обезболиванием, с добавлением местной анестезии. Канюлю закрепляют, обводя вокруг шеи больного две завязки, продетые в отверстие щитка, и связав их между собой на боковой поверхности шеи легко развязываемым узлом. Недопустимо пришивать щиток канюли к коже. Под щиток подкладывают разрезанную до половины стерильную марлевую салфетку, которую необходимо менять каждые 4–5 часов и по мере загрязнения. Уход за больным после трахеостомии требует большого опыта и внимания.
Показания и противопоказания к трахеостомии
Третье правило реанимации гласит: «Если есть сомнения, надо ли накладывать трахеостому или нет, то, значит, показана операция трахеостомии».
Показания к трахеостомии:
1. Основные показания
а) острый стеноз гортани;
б) нарушение дренажной функции трахеобронхиального дерева;
в) некомпетентность нервно-мышечного аппарата дыхания.
2. а) абсолютные;
б) относительные.
3. а) экстренные;
б) срочные;
в) плановые.
Противопоказания к трахеостомии:
1. Отказ больного и родственников.
2.Трахеохондромаляция.
3.Анатомические трудности в области шеи.
4.Коагулопатия.
5.Ранее выполнявшиеся операции на шее.
Выбор трахеостомической трубки:
1. Металлические
| недостатки: | отсутствие манжеты; невозможность ИВЛ. |
2. Пластиковые с манжетой низкого давления:
| недостатки: | отсутствие сменной внутренней канюли, |
| достоинства: | наличие манжеты; возможность ИВЛ. |
3. Пластиковые трубки со сменной внутренней канюлей и манжетой низкого давления.
| достоинства: | возможность ИВЛ; наличие манжеты. |
4. Трахеостомическая трубка с возможностью надманжеточной аспирацией и обеспечения дренирования накапливающейся в легких мокроты.
| достоинства: | возможность ИВЛ; возможность надманжеточной аспирации. |
Давление в манжете должно измеряться специальным манометром.
Методы трахеостомии
1. Коникотомия.
2. Открытая трахеостомия.
3. Черезкожная дилятационная трахеостомия.
Преимущества трахеостомии перед интубацией
· безопасность дыхательных путей;
· исключение травматизации связочной и голосового аппарата гортани;
· снижение мертвого пространства и сопротивления дыхательных путей;
· простота санации дыхательных путей и ротовой полости;
· возможность перорального питания.
Ранняя трахеостомия или продленная интубация трахеи:
· меньше дней на ИВЛ и в реанимации;
· меньше пневмоний;
· меньше повреждений рта и полости;
· ниже частота случайных экстубаций;
· ниже летальность.
Причины неблагоприятного эффекта и возможные осложнения трахеостомии:
· нарушение физиологии дыхания;
· механическое воздействие трахеостомической трубки;
· осложнения, связанные с выполнением процедуры трахеостомии;
· несоблюдение правил ухода за трахеостомой.
Алгоритм аспирации содержимого трахеобронхиального дерева через интубационную и трахеостомическую трубку у больных, находящихся на ИВЛ
![]() Цель:
Цель:
1. Удаление секрета из просвета интубационной и трахеостомической трубки и нижних отделов трахеи.
2. Получение материала дня бактериологического анализа.
Показания:
1. Булькающие звуки в трубке.
2. Появление пузырей в тубусе трубки.
3. Нарастание явлений гипоксии и гиперкапнии у больного.
4. Повышение давления в контуре аппарата ИВЛ на вдохе при контроле вентиляции по объему.
5. Снижение объема вентиляции при ИВЛ, контролируемой по давлению.
6. Выявление патологической микрофлоры.
Правила проведения трахеобронхиальной аспирации:
1. При выполнении данной процедуры пациент должен находится на спине.
2. Эту процедуру должны выполнять два человека.
3. Манипуляция осуществляется при строгом соблюдении асептики.
4. Включать разряжение только после того, как конец катетера подведен к месту отсасывания, иначе травмируется слизистая.
5. Отсасывание не должно быть более 10–15 сек.
| Этапы | Обоснования |
| Оснащение | |
| 1. Вакуумный аспиратор с регулировкой степени раздражения | Для проведения вакуумной аспирации |
| 2. Набор стерильных катетеров: а) диаметр катетера должен быть меньше, чем половина диаметра трубки; б) отверстия должны быть на конце катетера и с боку. | Профилактика инфицирования ТБД а) предупреждение возникновения ателектазов; б) для более эффективной аспирации секрета. |
| 3. Монитор | Осуществлять контроль ЧСС и сатурации |
| 4. Шприц для распускания раздувной манжеты | Профилактика пролежней трахеи |
| 5. Стерильные перчатки | Предотвратить кросконтаминацию через руки персонала |
| 6. Стерильный физиологический раствор натрия хлорида | Для разжижения мокроты и облегчения ее удаления |
| 7. Стерильные пробирки со средой | Для взятия материала на бакпосев |
| I. Проведение процедуры | |
| 1. Объяснить пациенту смысл манипуляции | Снизить эмоциональные и физические страдания больного и по возможности добиться сотрудничества |
| 2. Провести перкуссионный массаж грудной клетки | С целью улучшения отхождения мокроты |
| 3. Провести преоксигенацию 100% кислородом в течение 2 минут | Профилактика гипоксии |
| 4. Распустить манжетку интубационной трубки | Профилактика пролежней трахеи |
| 5. Провести гигиеническую обработку рук, надеть стерильные перчатки | Профилактика кросконтаминации |
| II. Выполнение процедуры | |
| 1. Ввести стерильный катетер в тубус трубки так, чтобы его конец не выходил за срез трубки больше, чем на 1–2 см | Удалить секрет из нижних отделов трахеи. Более глубокое введение может травмировать слизистую трахеи и позволить санировать только один бронх. |
| 2. Включить вакуумный аспиратор с разрежением не более 100 мм. вд. ст. | Профилактика бронхотравм |
| 3. Провести прерывистое удаление мокроты, извлекая и поворачивая катетер вокруг своей оси. Аспирацию проводить не более 15 сек. | Для более эффективного удаления мокроты. Профилактика гипоксии. |
| 4. Ввести физиологический раствор натрия хлорида в объеме 5 мл до аспирации, которую проводят через 5 дыхательных циклов | Для разжижения мокроты и более тщательного ее удаления. |
| 5. Повторное выполнение процедуры провести через 10–15 дыхательных циклов аппарата ИВЛ со 100% кислородом и после восстановления ЧСС и сатурации | В случае развития нарушения ритма сердца и резкого падения сатурации в ходе манипуляции – аспирацию прекратить. |
| 6. При необходимости забрать секрет из ТБД для бакисследования в стерильную пробирку со средой. Материал берется до начала антибактериальной терапии, затем в плановом порядке 2 раза в неделю. | Для получения исходного результата и своевременного начала антибактериальной терапии с учетом чувствительности. |
| 7. Надуть манжетку интубационной трубки, чтобы давление в ней было не более 25 см. вд. ст. | С целью профилактики аспирации и пролежней трахеи. |
| 8. Провести удаление секрета из полости рта, ротоглотки и носовых путей. | Предотвратить затекание содержимого ротовой полости в дыхательные пути. |
| III. Окончание процедуры | |
| 1. Провести контроль показателей мониторинга и повторную аускультацию. | Убедиться в эффективности процедуры и восстановлении ЧСС и сатурации. |
| 2. Промыть шланг аспиратора. Дезинфицировать. | Механическая очистка. Профилактика ВБИ. |
| 3. Утилизовать использованные катетеры и перчатки после соответствующей дезинфекции | Профилактика возникновения и распространения ВБИ. |
| 4. Занести сведения о проведенной процедуре в карту наблюдения. | Контроль за регулярностью проведения манипуляции, своевременное выявление осложнений. |
Любое заболевание и любая травма могут при тяжелом их течении привести к коме. Но наиболее часто кома возникает при первичном поражении головного мозга в результате тяжелой гипоксии, черепно-мозговой травмы, кровоизлияния в мозг, воспаления мозговых оболочек и ткани мозга, при отравлениях и тяжелых нарушениях обмена.
В зависимости от тяжести поражения мозга кома подразделяется на несколько стадий: легкую, средней тяжести и тяжелую. Для определения глубины угнетения сознания используется шкала Глазго.
Шкала комы Глазго
| Признак | Оценка | Характер реакции |
| Открывание глаз | 4 | Самостоятельное |
| 3 | По приказанию | |
| 2 | На боль | |
| 1 | Отсутствует | |
| Лучший словесный ответ | 5 | Полностью правильный |
| 4 | Затрудненный, замедленный | |
| 3 | Неправильный | |
| 2 | Невнятный | |
| 1 | Отсутствует | |
| Лучшая двигательная реакция | 6 | Полностью нормальная |
| 5 | Указывает место боли | |
| 4 | Отдергивание в ответ на боль | |
| 3 | Сгибание в ответ на боль | |
| 2 | Разгибание в ответ на боль | |
| 1 | Отсутствует |
Определенная сумма баллов позволяет оценить уровень угнетения сознания:
Похожие работы
... 1. профилактика развития астматического статуса и обеспечение преемственности между врачом и медсестрой 4.2 Карта сестринского ухода в реанимационном отделении Реализация стандартов должна находить отражение в сестринской документации. Сестринская документация пациента отделения реанимации должна отражать динамику состояния, обеспечивать преемственность между сестринским персоналом. ...
... лечебного учреждения выделяются зоны: лечебных корпусов для инфекционных и неинфекционных больных, педиатрических, психосоматических, кожно-венерологических, радиологических корпусов, родильных домов и акушерских отделений, садово-парковая, поликлиники, патологоанатомического корпуса, хозяйственная и инженерных сооружений. Патологоанатомический корпус с ритуальной зоной максимально изолируется ...
... статуса при бронхиальной астме 4.Результаты собственного исследования 4.1. Стандартизация профессиональной деятельности медсестры реанимационного отделения На основании проведенного образа литературы по оказанию неотложной помощи, внедрению сестринского процесса в отделения реанимации, а также анализа проблем пациентов, пролечившихся в нашем реанимационном отделении, мною сделан ...
... медицинской этики, 1983», «Основами законодательства Российской Федерации об охране здоровья граждан, 1993», «Этическим кодексом медицинской сестры России, 1997». В своей профессиональной деятельности анестезиологи-реаниматологи и медсестры-анестезисты должны также руководствоваться другими нормативными документами, которыми являются инструкции и методические указания, утвержденные МО или МЗ РФ, ...
0 комментариев